I linfonodi ingrossati possono essere una lamentela principale da affrontare. Numerose eziologie possono presentare con linfoadenopatia e il workup può essere esteso. Oggi discuteremo eziologie, un approccio alla diagnosi e un potenziale trattamento basato su eziologie specifiche della linfoadenopatia.
La linfoadenopatia è considerata anormale se la dimensione è maggiore di 1 centimetro o se c’è una consistenza anormale (come essere arruffata, fissa o dura)., Tuttavia, ci sono alcune circostanze supplementari dove i piccoli linfonodi dovrebbero attirare una certa preoccupazione, come se la linfoadenopatia è veduta nelle regioni sopraclavicolare, poplitea, iliaca ed epitrocleare che sono maggior di 5 millimetri nella dimensione.
Cause di linfoadenopatia
In circa lo 0,6% dei casi di linfoadenopatia, l’eziologia rimane sconosciuta. Tuttavia, solo circa l ‘ 1,1% di questi casi è causato da malignità.1 L’età è un fattore di rischio per la linfoadenopatia inspiegabile correlata al cancro., In circa il 4 per cento dei pazienti di 40 anni e più, il cancro è trovato per essere la causa sottostante, mentre se sotto i 40 anni di età, circa lo 0,4% dei casi sono trovati per essere a causa di eziologie maligne.1
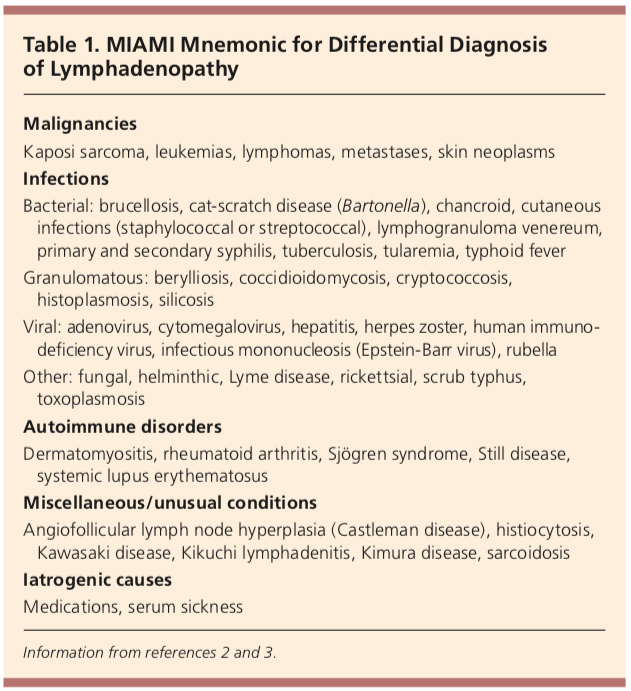
Le cause della linfoadenopatia possono essere ricordate dal mnemonico, MIAMI. Malignità, infezione, malattia autoimmune, cause varie e cause iatrogene.
La storia e l’esame fisico
Proprio come ogni paziente, inizia con una storia appropriata e un esame fisico. Spesso, la storia e l’esame aiuteranno nell’identificazione del motivo dell’allargamento dei linfonodi., Alcune cose importanti da chiedere sempre sono quanto tempo la linfoadenopatia è stata presente, esposizioni, dove si trova la linfoadenopatia e sintomi associati come febbre, sudorazione notturna, mal di gola, nausea, vomito, dolore addominale, perdita di peso involontaria, comportamenti sessuali ad alto rischio, esposizione a nuovi animali, viaggi recenti, dolori articolari, eruzioni cutanee o dolori muscolari.
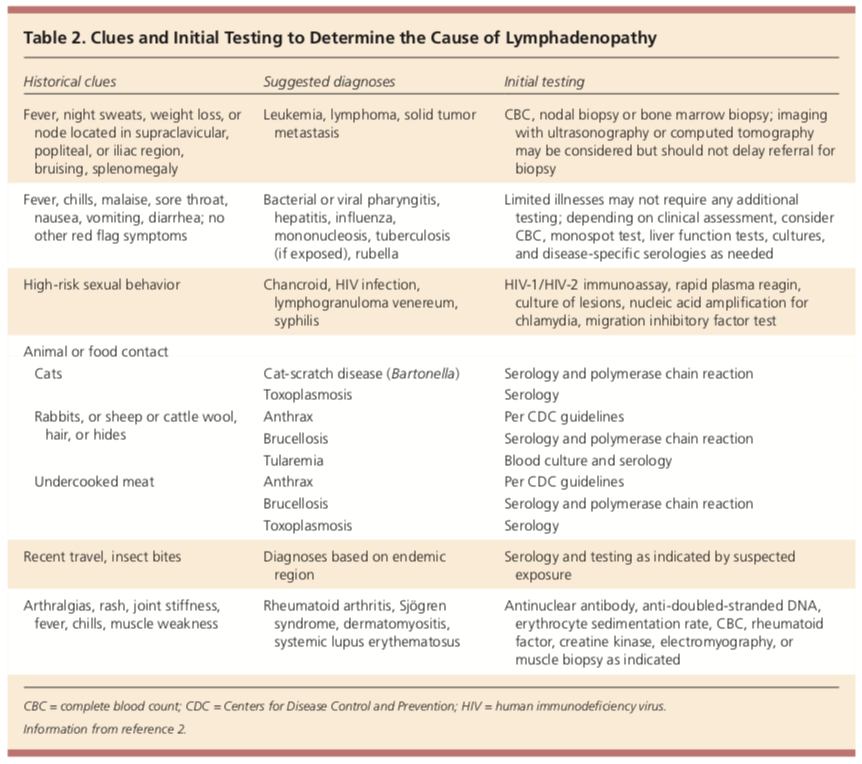
L’esposizione ambientale, di viaggio, agli insetti e agli animali deve sempre essere tenuta in considerazione durante la valutazione. L’esposizione infettiva e lo stato di immunizzazione devono essere riconciliati.
Altri fattori di rischio includono l’uso del tabacco, l’esposizione alle radiazioni UV, la storia professionale delle miniere, la muratura, il lavoro in metallo (esposizione al berillio o al silicio) e la storia familiare (sindrome di Li-Fraumeni o malattia da accumulo lipidico) dovrebbero essere chiesti durante l’assunzione della storia.,
L’uso cronico di farmaci può contribuire a casi di linfoadenopatia inspiegabile. Alcuni farmaci che potrebbero causare questo includono allopurinolo, atenololo, captopril, carbamazepina, oro, idralazina, penicilline, fenitoina, primidone, pirimetamina, Bactrim, chinidina e sulindac.
Oltre il 50% dei bambini sani avrà una linfoadenopatia inspiegabile ad un certo punto nel tempo. La maggior parte di questi casi è dovuta a un’eziologia infettiva virale o batterica benigna e la maggior parte si risolverà entro un mese., Tuttavia, anche se non, linfoadenopatia che non cambia di dimensioni nel corso della durata di un anno senza riguardo sintomi associati come sopra, hanno una bassa probabilità di essere cancerose.1
All’esame fisico, deve essere completato un esame completo dei linfonodi, quindi un esame più mirato sull’area problematica. Questo esame dovrebbe concentrarsi sul fatto che i linfonodi ingrossati si trovino in una posizione specifica o se sono generalizzati. Se isolato in una zona specifica, l’area in cui quelle specifiche drenaggio linfonodale deve essere valutata per una causa dell’allargamento., Le immagini qui sotto mostrano quali aree sono drenate da specifici linfonodi.
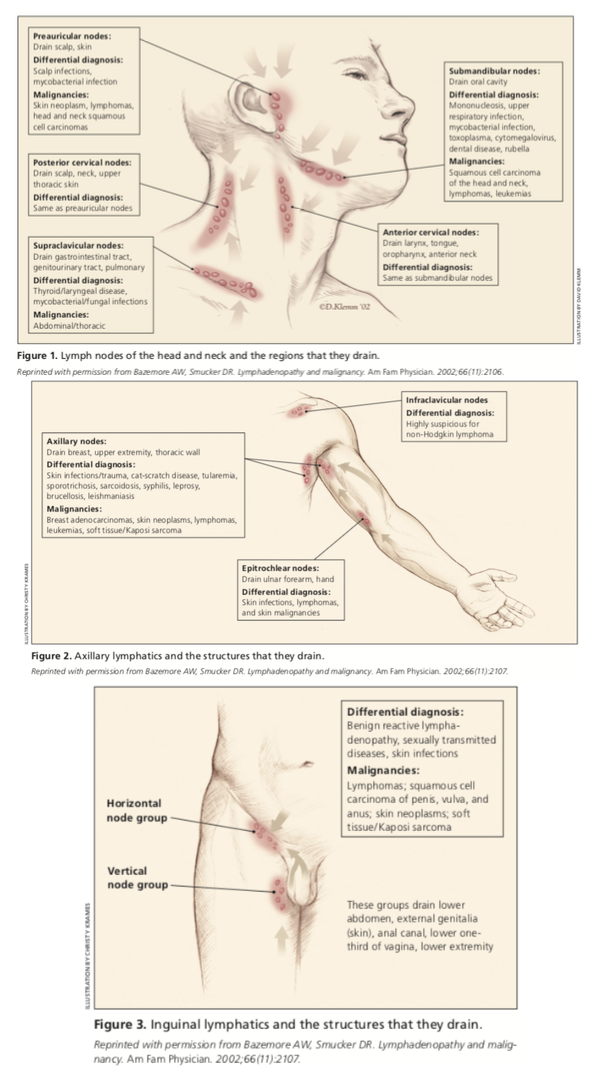
Am Fam Physician. Linfoadenopatia inspiegabile: Valutazione e diagnosi differenziale. 2016;94(11):896-903. Copyright © 2016 American Academy of Family Physicians.
Deve essere completato un esame cutaneo completo per identificare eventuali lesioni che potrebbero essere preoccupanti per la neoplasia o qualsiasi area di eritema che potrebbe essere preoccupante per l’infezione., Un esame addominale dovrebbe valutare qualsiasi ingrossamento della milza, che in combinazione con linfoadenopatia potrebbe essere dovuto a mononucleosi, linfoma, leucemia linfocitica o sarcoidosi.
L’esame fisico del linfonodo problematico può fornire alcune informazioni sull’eziologia sottostante. Se l’area è eritematosa, tenera e fluttuante, ciò potrebbe essere dovuto a un’infezione batterica; tuttavia, può anche essere dovuta a emorragia del linfonodo o necrosi. Se sono presenti linfonodi shotty, ciò può essere dovuto a un processo reattivo correlato a un’infezione virale., Se indolore, fisso, duro e fermo il linfonodo può essere maligno. Tuttavia, la causa sottostante dei linfonodi ingrossati non può essere fatta esclusivamente sull’aspetto dell’esame fisico.
La posizione della linfoadenopatia
La posizione di un linfonodo ingrossato può spesso essere utile per trovare la causa sottostante della linfoadenopatia. La linfoadenopatia della testa e del collo può essere ulteriormente suddivisa in sovraclavicolare, preauricolare, postauricolare, cervicale anteriore, cervicale posteriore, sottomandibolare e submentale., Le cause più comuni di aumento delle dimensioni dei linfonodi nella testa e nel collo sono un’infezione. Le cause più comuni sono infezioni virali, stafilococco, streptococco. Nei casi persistenti che sono durati più di parecchi mesi, malattia del gatto-graffio, micobatteri atipici, sarcoidosi, malattia di Kawasaki e o linfoadenite di Kikuchi dovrebbero essere considerati.
La linfoadenopatia sopraclavicolare è associata ad un aumentato rischio di malignità addominale e richiede una valutazione immediata., Gli studi hanno dimostrato che 35 a 50 per cento di questi casi erano dovuti a malignità, e quelli di 40 anni di età o più anziani di essere a più alto rischio.
L’infezione o la lesione degli arti superiori causano più frequentemente linfoadenopatia ascellare. Le cause più comuni includono la tularemia, la malattia da graffio di gatto e la sporotricosi. Se non vi è alcuna eziologia infettiva trovata, la linfoadenopatia ascellare è altamente sospetta per eziologie maligne, come linfoma di Hodgkin o non Hodgkin, polmone, seno, tiroide, stomaco, colon-retto, ovarico, rene, pancreas e tumori della pelle.,
L’allargamento epitrocleare del linfonodo superiore a 5 mm è patologico e spesso è dovuto a melanoma o linfoma. Altre cause possono includere infezione degli arti superiori, sifilide secondaria o sarcoidosi.
linfoadenopatia inguinale è stato trovato per essere più comune in coloro che camminano fuori a piedi nudi, soprattutto quelli in una zona tropicale. Le cause più comuni includono infezioni trasmesse sessualmente, come il virus dell’herpes simplex, il cancro, la sifilide e il linfogranuloma venereo. Altre cause possono includere pene, uretrale, o malignità vulvare e melanoma.,
La linfoadenopatia generalizzata è quando c’è un allargamento di più di due linfonodi in aree che non sono adiacenti l’una all’altra. Le cause della linfoadenopatia generalizzata possono essere una malattia autoimmune, malignità diffusa, infezione virale, farmaci, HIV, citomegalovirus, sarcoma di Kaposi, criptococco, infezione micobatterica e lupus.
Lavorare il paziente
Il workup per la linfoadenopatia dovrebbe essere in gran parte basato sulla storia e sui risultati dell’esame fisico., Se si pensa che la causa sia di natura benigna come una causa virale o batterica, dovrebbero essere fornite rassicurazioni o antibiotici (Augmentin o clindamicina sono opzioni ragionevoli). Se ci sono preoccupazioni per la malattia autoimmune, un workup reumatologico dovrebbe essere considerato. Se c’è la preoccupazione per la malignità, deve essere fornito un rinvio alla chirurgia generale o ORL (in base alla posizione della linfoadenopatia) per la biopsia.

Am Fam Physician. Linfoadenopatia inspiegabile: Valutazione e diagnosi differenziale., 2016;94(11):896-903. Copyright © 2016 American Academy of Family Physicians.
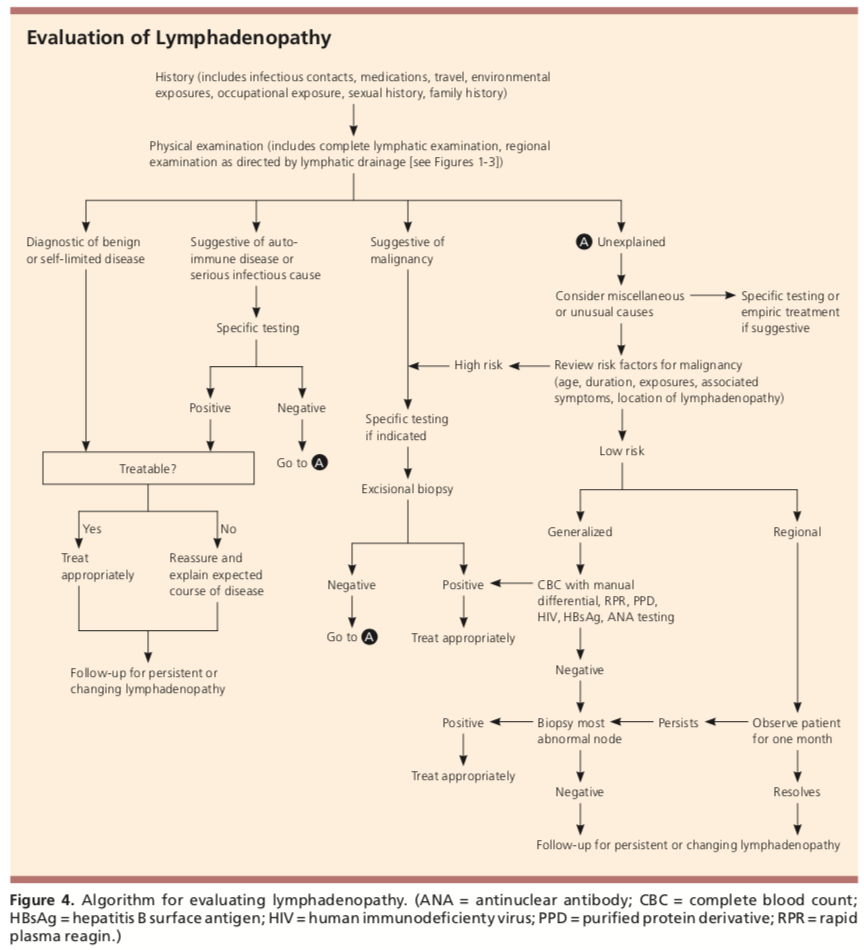
Am Fam Physician. Linfoadenopatia inspiegabile: Valutazione e diagnosi differenziale. 2016;94(11):896-903. Copyright © 2016 American Academy of Family Physicians.
Nella maggior parte dei casi, almeno inizialmente, la rassicurazione sarà data con un follow-up tra quattro e sei settimane., Se non vi è alcun cambiamento nelle dimensioni o se vi è un cambiamento nelle caratteristiche, un workup iniziale può includere un CBC, CMP, striscio di sangue periferico, LDH, ESR, CRP, titoli CMV, profilo EBV e pannello anticorpale Bartonella. Se ci sono preoccupazioni per la malattia autoimmune, è possibile aggiungere un ANA con riflesso. Devono essere considerati anche altri test come RPR, test per la tubercolosi, HIV e pannello per l’epatite.
Anche l’immaginazione può essere considerata., L’American College of Radiology raccomanda nei pazienti che hanno meno di 14 anni di età che un’ecografia dovrebbe essere completata, mentre se più vecchio, una TAC dovrebbe essere completata per la valutazione della linfoadenopatia.
Spero che l’articolo di oggi abbia fornito alcune informazioni sulle possibili cause, diagnosi e lavoro della linfoadenopatia. Ricordati di connetterti con noi su Facebook o Instagram e facci sapere cosa vorresti conoscere. Come sempre, grazie per il vostro sostegno!
Risorse
- Am Fam Medico. Linfoadenopatia inspiegabile: Valutazione e diagnosi differenziale., 2016;94(11):896-903. Copyright © 2016 American Academy of Family Physicians.
- Aggiornato. Valutazione della linfoadenopatia periferica negli adulti. Accesso: agosto 13, 2018.
Questo articolo, blog, o podcast non deve essere utilizzato in alcuna capacità legale di sorta, incluso ma non limitato a stabilire standard di cura in senso giuridico o come base di testimonianza di esperti. Nessuna garanzia è data per quanto riguarda l’accuratezza di eventuali dichiarazioni o opinioni fatte sul podcast o blog.,