zvětšené lymfatické uzliny mohou být robustní hlavní stížností na řešení. Mnoho etiologií může představovat lymfadenopatii a práce může být rozsáhlá. Dnes budeme diskutovat o etiologiích, přístupu k diagnóze a potenciální léčbě založené na specifických etiologiích lymfadenopatie.
Lymfadenopatie je považován za abnormální, pokud je velikost je větší než 1 centimetr, nebo když tam je abnormální konzistence (jako je matné, pevné, nebo tvrdý)., Nicméně, tam jsou některé další okolnosti, kde malé lymfatických uzlin by měla přilákat některé obavy, jako kdyby lymfadenopatie je vidět v supraklavikulární, podkolenní, stehenní, a epitrochlear regiony, které jsou větší než 5 mm ve velikosti.
příčiny lymfadenopatie
u přibližně 0,6 procenta případů lymfadenopatie zůstává etiologie neznámá. Avšak pouze kolem 1,1 procenta těchto případů je způsobeno malignitou.1 věk je rizikovým faktorem pro nevysvětlitelnou lymfadenopatii související s rakovinou., U přibližně 4 procent pacientů ve věku 40 let a starších je rakovina považována za základní příčinu, zatímco u mladších 40 let je zjištěno, že přibližně 0, 4% případů je způsobeno maligní etiologií.1
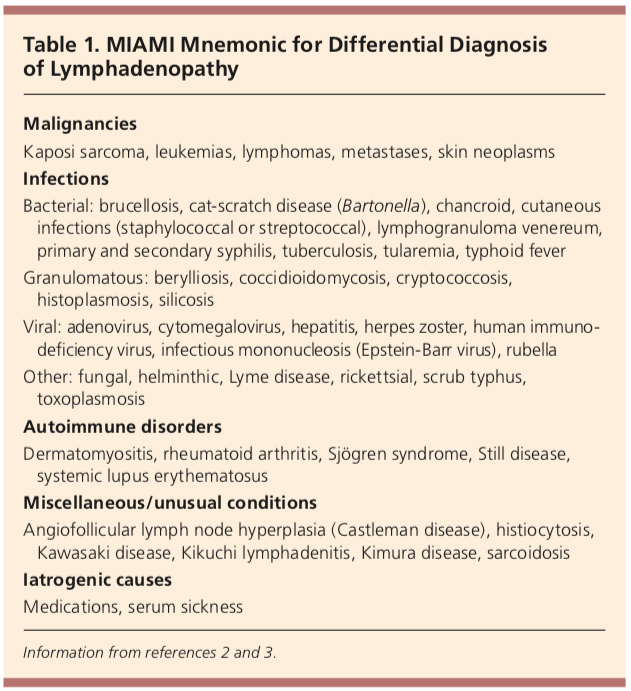
příčiny lymfadenopatie si může pamatovat mnemotechnická pomůcka, MIAMI. Malignity, infekce, autoimunitní onemocnění, různé příčiny a iatrogenní příčiny.
Historie a Fyzické Zkoušky
Stejně jako každý pacient, začít s odpovídající anamnéza a fyzikální vyšetření. Historie a vyšetření často pomohou při identifikaci důvodu zvětšení lymfatických uzlin., Některé důležité věci, aby se vždy ptát se, jak dlouho lymfadenopatie nebyla přítomna, expozice, kde lymfadenopatie se nachází, a související příznaky, jako je horečka, noční pocení, bolest v krku, nevolnost, zvracení, bolest břicha, nezamýšlené ztrátě hmotnosti, vysoce rizikové sexuální chování, vystavení všech nových zvířat, nedávné cesty, bolesti kloubů, vyrážka, nebo bolestivost svalů.
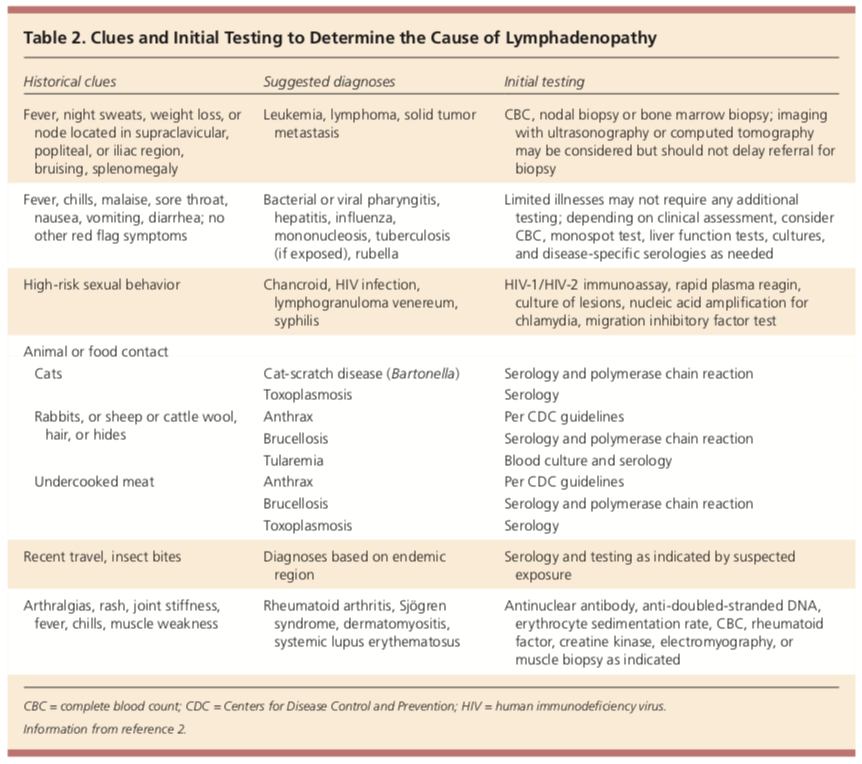
expozice životního prostředí, cestování, hmyzu a zvířat by měla být vždy zohledněna během hodnocení. Infekční expozice a imunizační stav by měly být sladěny.
mezi Další rizikové faktory patří kouření, UV záření, expozice, profesní historii hornictví, zednické, zámečnické práce (berylium nebo silicon expozice), a rodinné historie (Li-Fraumeni syndrom nebo ukládání lipidů onemocnění), by měl být požádán, během anamnézy.,
chronické užívání léků může přispět k případům nevysvětlitelné lymfadenopatie. Některé léky, které by mohly způsobit tento zahrnují alopurinol, atenolol, kaptopril, karbamazepin, zlato, hydralazin, peniciliny, fenytoin, primidon, pyrimethamin, Bactrim, chinidin, a sulindac.
Více než 50 procent zdravých dětí bude mít v určitém okamžiku nevysvětlitelnou lymfadenopatii. Většina z těchto případů je způsobena benigní virovou nebo bakteriální infekční etiologií a většina se vyřeší během jednoho měsíce., Nicméně, i kdyby ne, lymfadenopatie, že se nemění ve velikosti více než rok trvání, aniž by o přidružené příznaky jako výše, mají nízkou pravděpodobnost, že rakovinné.1
při fyzickém vyšetření by mělo být dokončeno úplné vyšetření lymfatických uzlin, poté by mělo být provedeno více zaměřené vyšetření na problematickou oblast(oblasti). Toto vyšetření by se mělo zaměřit na to, zda jsou zvětšené lymfatické uzliny v určitém místě nebo zda jsou zobecněny. Pokud je izolován do určité oblasti, měla by být oblast, ve které by měl být tento specifický odtok lymfatických uzlin posouzen jako příčina rozšíření., Níže uvedené obrázky ukazují, jaké oblasti jsou vyčerpány specifickými lymfatickými uzlinami.
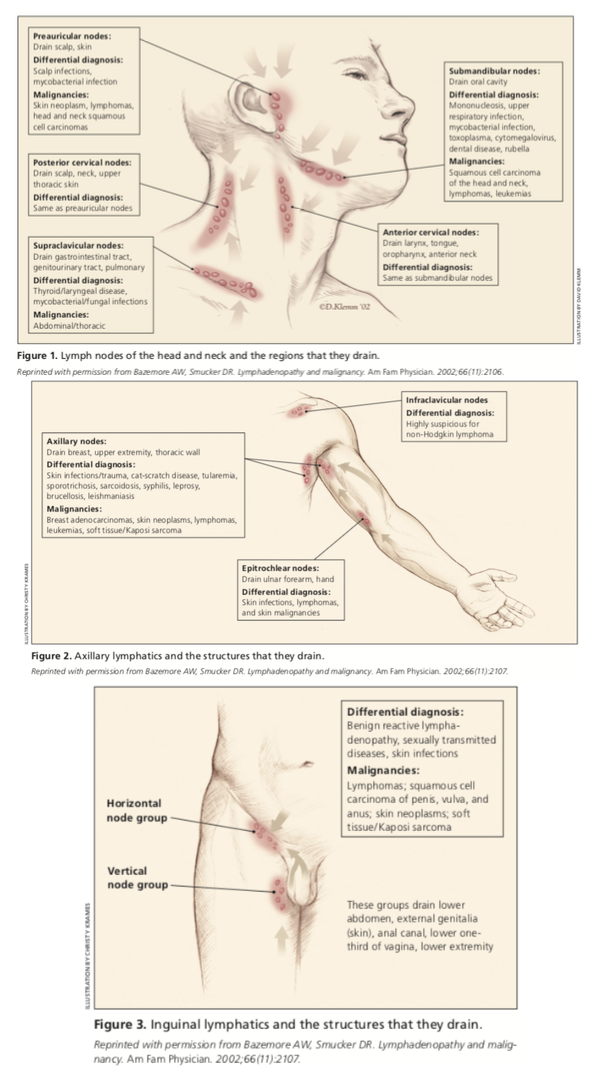
am Fam lékař. Nevysvětlitelná lymfadenopatie: hodnocení a diferenciální diagnostika. 2016;94(11):896-903. Copyright © 2016 Americká akademie rodinných lékařů.
kompletní vyšetření kůže by měla být dokončena identifikovat léze, které by mohly být o pro zhoubný nádor nebo jakékoliv oblasti, erytém, že by mohl být o infekci., Vyšetření břicha by mělo posoudit jakékoli zvětšení sleziny, které by ve spojení s lymfadenopatií mohlo být způsobeno mononukleózou, lymfomem, lymfocytární leukémií nebo sarkoidózou.
fyzikální vyšetření problematické lymfatické uzliny může poskytnout určitý pohled na základní etiologii. Pokud je oblast erytematózní, jemná a kolísavá, může to být způsobeno bakteriální infekcí; může to však být také způsobeno krvácením lymfatické uzliny nebo nekrózou. Pokud jsou přítomny shotty lymfatické uzliny, může to být způsobeno reaktivním procesem souvisejícím s virovou infekcí., Pokud je bezbolestná, pevná, tvrdá a pevná lymfatická uzlina může být maligní. Základní příčina zvětšených lymfatických uzlin však nemůže být provedena pouze na vzhledu fyzického vyšetření.
Umístění Lymfadenopatie
umístění zvětšená uzlina může být často užitečné při hledání příčiny lymfadenopatie. Lymfadenopatie hlavy a krku může být dále rozdělena na supraklavikulární, preaurikulární, postaurikulární, přední cervikální, zadní cervikální, submandibulární a submentální., Nejčastějšími příčinami zvýšené velikosti lymfatických uzlin v hlavě a krku je infekce. Nejčastějšími příčinami jsou virové, stafylokokové, streptokokové infekce. V přetrvávajících případech, které trvaly několik měsíců, je třeba zvážit onemocnění koček, atypické mykobakterie, sarkoidózu, Kawasakiho chorobu nebo Kikuchi lymfadenitidu.
supraklavikulární lymfadenopatie je spojena se zvýšeným rizikem abdominální malignity a vyžaduje okamžité hodnocení., Studie ukázaly, že 35 až 50 procent těchto případů bylo způsobeno malignitou a ti ve věku 40 let nebo starší jsou vystaveni nejvyššímu riziku.
infekce horních končetin nebo poranění nejčastěji způsobují axilární lymfadenopatii. Mezi běžné příčiny patří tularemie, onemocnění koček a sporotrichóza. Pokud není nalezena žádná infekční etiologie, axilární lymfadenopatie je vysoce podezřelá pro maligní etiologie, jako je Hodgkinův nebo non-Hodgkinův lymfom, plíce, prsa, štítná žláza, žaludek, kolorektální, ovariální, ledvinové, pankreatické a kožní rakoviny.,
rozšíření epitrochleárních lymfatických uzlin o více než 5 mm je patologické a často je způsobeno melanomem nebo lymfomem. Jiné příčiny mohou zahrnovat infekci horních končetin, sekundární syfilis nebo sarkoidózu.
bylo zjištěno, že inguinální lymfadenopatie je častější u těch, kteří chodí venku naboso, zejména v tropické oblasti. Mezi běžné příčiny patří pohlavně přenosné infekce, jako je virus herpes simplex, chancroid, syfilis a Lymphogranuloma venereum. Jiné příčiny mohou zahrnovat penilní, uretrální nebo vulvální malignitu a melanom.,
generalizovaná lymfadenopatie je, když dochází ke zvětšení více než dvou lymfatických uzlin v oblastech, které nejsou vedle sebe. Způsobuje generalizované lymfadenopatie může být autoimunitní onemocnění, difúzní malignity, virové infekce, léky, HIV, cytomegalovirus, Kaposiho sarkom, Cryptococcus, mykobakteriální infekce, a lupus.
práce pacienta nahoru
práce na lymfadenopatii by měla být do značné míry založena na výsledcích anamnézy a fyzikálních vyšetření., Pokud se má za to, že příčina je benigní povahy, jako je virová nebo bakteriální příčina, měla by být poskytnuta ujištění nebo antibiotika (Augmentin nebo clindamycin jsou rozumné možnosti). Pokud existují obavy z autoimunitního onemocnění, je třeba zvážit revmatologickou práci. Pokud existuje zájem o malignitu, měla by být pro biopsii poskytnuta doporučení k obecné chirurgii nebo ORL (na základě umístění lymfadenopatie).

am Fam lékař. Nevysvětlitelná lymfadenopatie: hodnocení a diferenciální diagnostika., 2016;94(11):896-903. Copyright © 2016 Americká akademie rodinných lékařů.
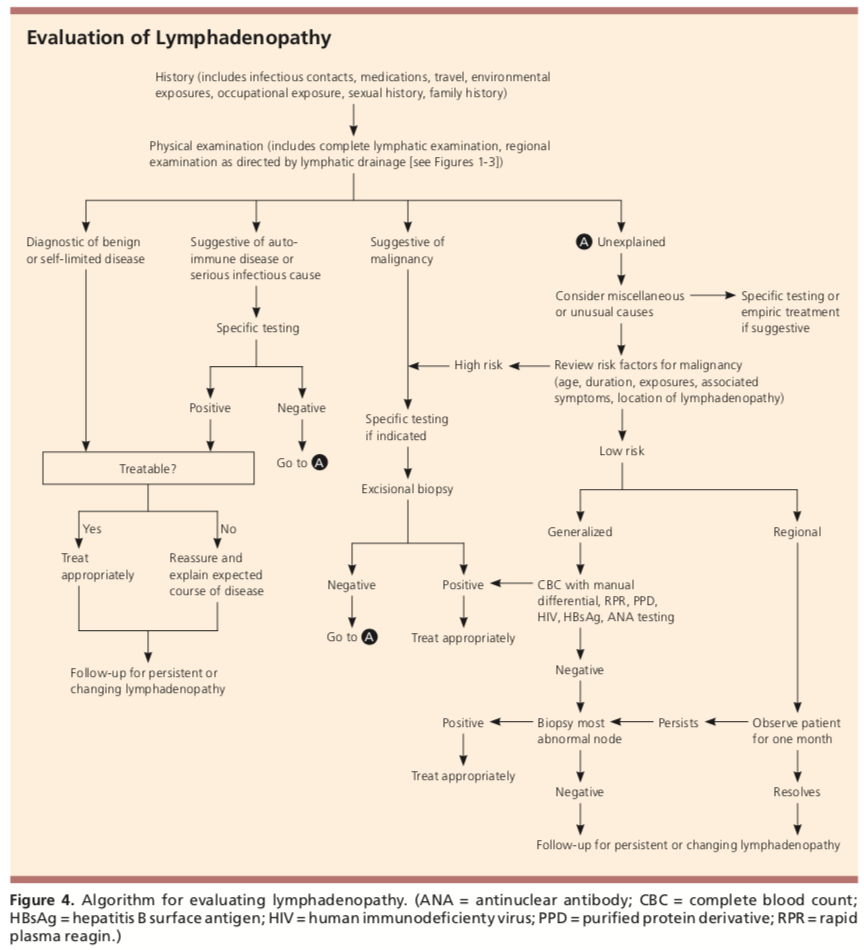
Am Fam Physician. Nevysvětlitelná lymfadenopatie: hodnocení a diferenciální diagnostika. 2016;94(11):896-903. Copyright © 2016 Americká akademie rodinných lékařů.
Většině případů, alespoň zpočátku, ujištění se dal sledovat na čtyři až šest týdnů., Pokud nedojde ke změně velikosti nebo pokud dojde ke změně charakteristik, počáteční workup může zahrnovat CBC, CMP, periferní krevní nátěr, LDH, ESR, CRP, titry CMV, profil EBV a panel protilátek Bartonella. Pokud existují obavy z autoimunitního onemocnění, může být přidána ANA s reflexem. Měly by být zváženy i další testy, jako je RPR, testování tuberkulózy, HIV a hepatitida.
Imagining lze také zvážit., Americká vysoká škola radiologie doporučuje u pacientů mladších 14 let, aby byl ultrazvuk dokončen, zatímco pokud je starší, mělo by být dokončeno CT vyšetření pro posouzení lymfadenopatie.
doufám, že dnešní článek poskytl nějaký pohled na možné příčiny, diagnózu a práci s lymfadenopatií. Nezapomeňte Instagram Facebook nebo Instagram spojit s námi a dejte nám vědět, o čem byste se chtěli dozvědět. Jako vždy, děkuji za vaši podporu!
zdroje
- am Fam lékař. Nevysvětlitelná lymfadenopatie: hodnocení a diferenciální diagnostika., 2016;94(11):896-903. Copyright © 2016 Americká akademie rodinných lékařů.
- UpToDate. Hodnocení periferní lymfadenopatie u dospělých. Přístup: Srpen 13, 2018.
tento článek, blog nebo podcast by neměl být používán v žádné právní způsobilosti, včetně, ale bez omezení, stanovení standardu péče v právním smyslu nebo jako základ svědectví znalce. Žádná záruka se neposkytuje, pokud jde o přesnost jakýchkoli prohlášení nebo názorů učiněných na podcastu nebo blogu.,