Programma un esame
Trova Oculista
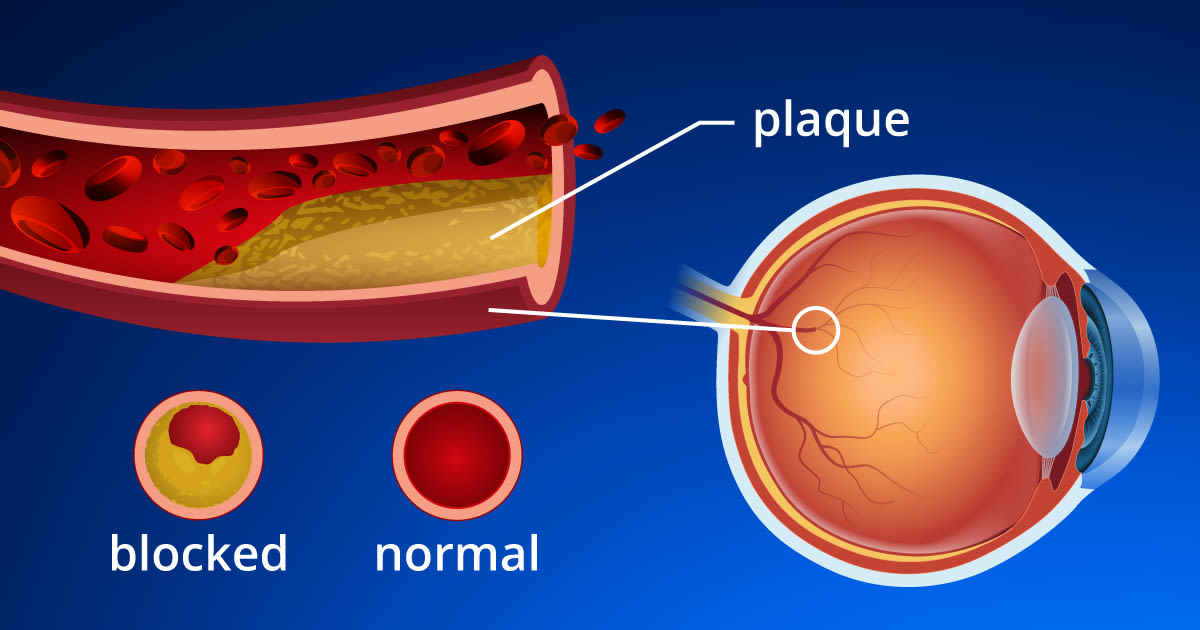
Eye strokes si verificano quando i blocchi (occlusioni) si verificano nelle arterie o vene della retina, causando perdita della vista. La gravità della perdita della vista dipende dall’estensione e dalla posizione delle occlusioni e dalla perdita del flusso sanguigno.,
Proprio come gli ictus si verificano in altre parti del corpo perché il flusso sanguigno è bloccato, anche l’occhio può subire danni quando le strutture vitali come la retina e il nervo ottico sono tagliate fuori dai nutrienti e dall’ossigeno che scorre attraverso il sangue.
Oltre ad avere un esame oculistico per rilevare i segni di un’occlusione oculare, avrai anche bisogno del tuo medico di famiglia o medico di medicina interna per valutare l’ipertensione, malattie delle arterie o problemi cardiaci che potrebbero essere responsabili del blocco.,
Se viene rilevato un blocco, il tipo di occlusione dell’arteria retinica o della vena viene classificato in base alla sua posizione.
Occlusione dell’arteria retinica centrale (CRAO)
L’occlusione dell’arteria retinica centrale di solito si verifica con improvvisa, profonda, ma indolore perdita della vista in un occhio. La maggior parte delle persone con CRAO riesce a malapena a contare le dita davanti al viso o a vedere la luce dall’occhio interessato.
La condizione può essere preceduta da episodi di perdita della vista noti come amaurosi fugax. La causa di CRAO è più comunemente un coagulo o embolo dal collo (carotide) arteria o il cuore., Questo coagulo blocca il flusso di sangue alla retina.
CRAO è considerato un “colpo” dell’occhio. Gli studi dimostrano che circa due terzi dei pazienti hanno la pressione alta sottostante e un quarto dei pazienti avrà una significativa malattia dell’arteria carotide (placca con restringimento del rivestimento dell’arteria), malattia valvolare cardiaca o diabete.,
In un recente studio tedesco sui fattori di rischio sottostanti in pazienti con occlusione dell’arteria retinica centrale, i ricercatori hanno scoperto che i fattori di rischio cardiovascolari (CV) precedentemente non diagnosticati erano presenti nel 78% dei pazienti CRAO e il 67% aveva fattori di rischio CV nella loro storia medica. Il fattore di rischio non identificato più significativo era il restringimento (stenosi) dell’arteria carotide sullo stesso lato del corpo dell’ictus oculare.
Inoltre, 11 degli 84 partecipanti allo studio (13%) hanno avuto un ictus prima o entro un mese dalla diagnosi di CRAO., Gli autori dello studio hanno concluso che un rapido, completo, lavoro diagnostico cardiovascolare dovrebbe essere considerato obbligatorio per tutti i pazienti con occlusione dell’arteria retinica centrale.
Il tuo oculista può diagnosticare CRAO dopo un esame dell’occhio, incluso un esame della pupilla dilatata. Con CRAO la retina sarà pallida e i vasi si restringeranno. Se viene visto entro le prime ore dall’insorgenza, i segni della retina potrebbero non essere ancora presenti e potrebbe essere necessario un angiogramma a fluoresceina per confermare la diagnosi., Questa procedura, che è molto sicura, comporta l’iniezione di fluoresceina per via endovenosa con la fotografia retinica in seguito.
Nessun metodo di trattamento ha dimostrato in modo conclusivo di trarre beneficio da CRAO. Ma se sei visto entro 24 ore dall’inizio della perdita acuta della vista, molti oftalmologi possono tentare di rimuovere l’embolo attraverso metodi come:
-
Usando farmaci per il glaucoma per diminuire l’interno
-
Avendo inalato il 5% di anidride carbonica, quindi usando il massaggio oculare.,
-
Esecuzione di una procedura chirurgica minore nota come paracentesi della camera anteriore, in cui vengono utilizzate gocce paralizzanti e una piccola quantità di liquido viene prelevata dalla parte anteriore dell’occhio.
Se l’embolo può essere rimosso, il flusso sanguigno alla retina può essere ripristinato parzialmente. La perdita della vista è meno probabile se l’occlusione è stata presente solo per un tempo molto breve. Tuttavia, gli studi hanno dimostrato che la retina subisce lesioni irreversibili dopo soli 90 minuti di perdita di flusso sanguigno (ischemia)., Nonostante tutti i tentativi di preservare la vista, anche quando si è visti immediatamente, la maggior parte dei pazienti soffre di una perdita visiva grave e permanente.
Alcune persone con CRAO avranno arterite temporale (arterite a cellule giganti), una condizione infiammatoria delle arterie, che richiede un trattamento con steroidi sistemici per prevenire la perdita della vista in entrambi gli occhi.
Woodrow Wilson potrebbe aver avuto un ictus oculare
Prima di diventare il 27 ° presidente degli Stati Uniti, Woodrow Wilson si svegliò un giorno alla cecità quasi totale nel suo occhio destro a causa di gravi emorragie nella sua retina.,

Gli oculisti ipotizzano che avesse avuto un’occlusione della vena retinica centrale (CRVO), ovvero un blocco nella vena retinica principale, con conseguente sanguinamento e danno. Basano questa teoria in parte sul fatto che Wilson aveva la pressione alta, un fattore di rischio per il CRVO.
In questi giorni, un chirurgo oculare in genere trattare l’area con un laser, per ridurre la crescita anomala dei vasi sanguigni che possono verificarsi. Ma allora, tutto ciò che Wilson poteva fare era riposare gli occhi per diversi mesi., La sua visione ha fatto migliorare un po ‘ nel corso del tempo, anche se si lamentava che il suo gioco di golf non era mai più buono.
Fonte: American Academy of Ophthalmology
Occlusione della vena retinica centrale (CRVO)
L’occlusione della vena retinica centrale (CRVO) causa una perdita improvvisa e indolore della vista che può essere da lieve a grave. La maggior parte delle persone avrà la pressione alta, glaucoma cronico ad angolo aperto e/o indurimento significativo delle arterie.
Per occlusione oculare, è possibile ricevere massaggio oculare o farmaci glaucoma per abbassare la pressione oculare.,
Uno studio pubblicato nel febbraio 2013 che è stato progettato per identificare i fattori di rischio associati al CRVO tra i pazienti di età 55 e più anziani negli Stati Uniti ha trovato:
-
I neri avevano un rischio aumentato del 58% di CRVO rispetto ai bianchi.
-
Le donne avevano un rischio di CRVO ridotto del 25% rispetto agli uomini.
-
Una diagnosi di ictus ha aumentato il rischio di CRVO del 44%.
-
Uno stato ipercoagulabile (disturbo della coagulazione del sangue) è stato associato ad un aumento del 145% del rischio di CRVO.,
-
I pazienti con diabete o ipertensione con danno end-organo avevano un rischio di CRVO aumentato del 92% e del 53%, rispettivamente.
Gli autori dello studio hanno concluso che l’ipertensione e le malattie vascolari sono importanti fattori di rischio per l’occlusione della vena retinica centrale e che i neri hanno un rischio significativamente maggiore di CRVO rispetto ad altre razze.
Inoltre, le persone con diabete e danni agli organi terminali (retinopatia diabetica, ad esempio) sono ad aumentato rischio di CRVO, mentre quelle con diabete non complicato non lo sono.,
Quando si verifica la CRVO, il risultato finale può comportare un trombo o un coagulo della vena retinica centrale proprio dove entra nell’occhio. Il medico oculista può riscontrare emorragie da lievi a gravi e macchie di cotone nella retina (che possono indicare un flusso sanguigno scarso o assente).
La perdita della vista iniziale quando viene diagnosticata per la prima volta con CRVO è un buon indicatore del risultato visivo finale. Cioè, peggiore è la visione inizialmente, peggiore è l’acuità visiva finale., Infatti, nella metà delle persone con CRVO, l’acuità visiva finale rimane entro tre linee sulla tabella degli occhi delle prime misurazioni dell’acuità visiva prese.
Molte persone con blocchi oculari hanno problemi sistemici come l’indurimento delle arterie, il colesterolo alto e l’ipertensione.
Due classi base di CRVO sono:
-
Ischemico: scarso flusso sanguigno e scarsa visione di accompagnamento.
-
Non ischemico: visione molto migliore quando si è visti per la prima volta e meno risultati clinici.,
La prognosi per CRVO non ischemico è buona. Ma il tipo ischemico ha quasi sempre una visione di 20/100 o peggio all’inizio, con un rischio molto più elevato di sviluppare complicanze. Le persone con CRVO ischemico devono vedere l’oculista spesso, forse ogni poche settimane, in modo che possano essere valutati per segni di neovascolarizzazione o crescita anormale dei vasi nella retina e sull’iride.,
La neovascolarizzazione della retina o del nervo ottico può causare sanguinamento (emorragia vitrea) e la neovascolarizzazione dell’iride può causare glaucoma intrattabile, il che significa un’elevata pressione oculare interna che non risponde alla terapia convenzionale.
Entrambe le condizioni di CRVO, se si sviluppano, vengono tipicamente trattate con laser alla retina (fotocoagulazione pan-retinica) nel tentativo di causare la regressione della neovascolarizzazione.
Lo studio SCORE sopra menzionato ha rilevato che le iniezioni intraoculari di corticosteroidi possono aiutare a ridurre la perdita della vista nelle persone con CRVO., I pazienti che ricevevano le iniezioni avevano probabilità 5 volte maggiori di un significativo recupero della loro acuità visiva, rispetto ai pazienti con CRVO che non ricevevano il trattamento.
Nel settembre 2012, Regeneron Pharmaceuticals ha annunciato che la FDA ha approvato le iniezioni mensili dell’occhio dell’azienda Eylea (aflibercept) per il trattamento dell’edema maculare dopo occlusione della vena retinica centrale.,
l’Approvazione del trattamento è basato sui risultati di due studi che hanno mostrato il 56 e il 60 per cento dei pazienti con edema maculare seguenti CRVO che hanno ricevuto mensile Eylea iniezioni maturato almeno 15 lettere di acuità acuità visiva (BCVA) su uno standard grafico occhio, dopo sei mesi di trattamento, rispetto al 12 e il 22 per cento dei pazienti che hanno ricevuto sham iniezioni durante lo stesso periodo.
Alla fine del periodo di trattamento di sei mesi, i pazienti che hanno ricevuto le iniezioni di Eylea hanno guadagnato una media di 17,3 e 18.,0 lettere di BCVA dall’acuità visiva basale all’inizio degli studi, rispetto ai guadagni di 4,0 e 3,3 lettere tra i pazienti nei gruppi che hanno ricevuto iniezioni fittizie.
Eylea in precedenza è stato concesso l’approvazione della FDA come trattamento per la degenerazione maculare umida negli Stati Uniti nel novembre 2011.
Altri trattamenti per l’edema maculare dopo occlusione venosa retinica centrale includono iniezioni intraoculari di Ozurdex (Allergan) o Lucentis (Genentech).,
Per quanto riguarda la prevalenza di occlusioni venose retiniche (sia BRVO che CRVO), uno studio pubblicato nel febbraio 2010 che ha messo in comune i dati provenienti da studi di popolazione provenienti da Stati Uniti, Europa, Asia e Australia ha rilevato:
-
La prevalenza di BRVO era di 4,4 per 1.000.
-
La prevalenza di CRVO è stata di 0,8 per 1.000.
-
La prevalenza di tutte le occlusioni venose retiniche (RVO) variava per razza / etnia e aumentava con l’età, ma non differiva per sesso.
-
Gli ispanici avevano il più alto rischio di RVO (6,9 per 1.000), seguiti da asiatici (5,7), neri (3,9) e bianchi (3,7).,
-
La prevalenza del CRVO era inferiore a quella del BRVO in tutte le popolazioni etniche.
Sulla base dei dati dello studio, gli autori dello studio hanno stimato che 16,4 milioni di adulti sono affetti da occlusioni venose retiniche, con 2,5 milioni affetti da CRVO e 13,9 milioni affetti da BRVO.
Se ha un’improvvisa perdita della vista o altri sintomi di ictus oculare, si rivolga immediatamente al medico.
Occlusione dell’arteria retinica di ramo (BRAO)
Un’occlusione dell’arteria retinica di ramo di solito si verifica improvvisamente. Mentre in genere indolore, un BRAO può causare una brusca perdita di visione periferica., In alcuni casi, potresti anche perdere la visione centrale.
Se ha un’improvvisa perdita della vista o altri sintomi di un “ictus oculare”, consulti immediatamente il medico.
Di solito la causa è un coagulo o placca (embolo) che si stacca dall’arteria principale del collo (carotide) o da una delle valvole o camere nel cuore.
Non è stata dimostrata alcuna terapia oculare di aiuto. Tuttavia, alcuni oftalmologi possono provare il massaggio oculare o un rubinetto fluido dall’occhio (paracentesi della camera anteriore) in caso di occlusione arteriosa acuta o improvvisa., Il vostro oculista può anche prescrivere un farmaco glaucoma per rimuovere l’embolo, se la condizione è stata presente per meno di 12 a 24 ore.
La perdita di acuità visiva con un BRAO dipenderà principalmente dal fatto che il flusso sanguigno arterioso sia stato interrotto e/o se il gonfiore è presente nella macula, dove si verifica una messa a fuoco fine.
Verrà inoltre valutato per i fattori di rischio cardiovascolare e trattato di conseguenza, spesso in collaborazione con il medico regolare.,
La maggior parte delle persone con BRAO ha restringimento della carotide o dell’arteria del collo, ipertensione, disturbi del colesterolo, malattie cardiache o combinazioni di questi disturbi.
Il tuo oculista ti valuterà ogni uno o due mesi fino a quando la tua vista non sarà stabile. Il recupero della vista dipende dal fatto che la macula centrale sia coinvolta inizialmente.
Più dell ‘ 80% delle persone che hanno BRAO recupererà un’acuità visiva di 20/40 o superiore*, anche se la maggior parte delle persone avrà problemi di visione evidenti e permanenti come punti ciechi o distorsioni.,
Raramente, si possono sviluppare altre complicazioni da BRAO, come la neovascolarizzazione della retina o dell’iride. Anche il glaucoma neovascolare è possibile.
Occlusione della vena retinica di ramo (BRVO)
Le persone che hanno un’occlusione della vena retinica di ramo vicino alla retina possono avere diminuzione della vista, perdita della vista periferica, visione distorta o punti ciechi. Un BRVO coinvolge un solo occhio e di solito si sviluppa in una persona con pressione alta o diabete.,
La causa del BRVO è uno sviluppo localizzato di coagulo (trombo) in una vena retinica di ramo a causa dell’indurimento delle arterie (arteriosclerosi) in un’arteria retinica adiacente a un piccolo ramo.
Il suo oculista vedrà un sanguinamento retinico lungo la vena retinica coinvolta in uno schema chiaro che quasi sempre porta alla diagnosi corretta. Molti oftalmologi eseguiranno un angiogramma di fluoresceina durante il periodo di recupero se si sospetta la neovascolarizzazione.
Un’occlusione della vena retinica del ramo (BRVO) può svilupparsi da un coagulo di sangue.,
>
A branch retinal vein occlusion (BRVO) può svilupparsi da un coagulo di sangue.
Un angiogramma della fluoresceina è una procedura diagnostica sicura e in ufficio in cui la tintura della fluoresceina è amministrata attraverso la vena (IV) o a volte oralmente per la fotografia retinica.
I pazienti con BRVO vengono in genere rivalutati ogni uno o due mesi per determinare se sono presenti gonfiore maculare cronico (edema) e / o neovascolarizzazione., Se l’edema maculare persiste oltre i tre-sei mesi e l’acuità visiva è ridotta al di sotto di 20/40, è possibile ricevere un trattamento laser.
Se si soddisfano le linee guida per il trattamento, la fotocoagulazione laser ha dimostrato di migliorare la visione e aumentare le probabilità che l’acuità visiva finale sia 20/40 o superiore. Se si sviluppa la neovascolarizzazione o se il BRVO coinvolge un’area di retina significativamente ampia che porta alla neovascolarizzazione, è possibile sottoporsi a fotocoagulazione laser pan-retinica per riparare le aree danneggiate.,
Per molte persone, emorragia retinica e gonfiore maculare termineranno in pochi mesi, con ritenzione di una buona visione. Se hai bisogno di un trattamento laser, il tuo oftalmologo utilizzerà criteri rigorosi per determinare se ne trarrai beneficio.
Questi criteri derivano in gran parte dallo studio di occlusione della vena retinica del ramo, in cui i pazienti con BRVO sottoposti a trattamento laser sono stati confrontati con quelli che non lo avevano.
Per l’edema maculare causato da BRVO, il medico oculista può raccomandare il trattamento con iniezioni di farmaci nell’occhio.,
Nel giugno 2009, Ozurdex (Allergan) è diventato la prima terapia farmacologica iniettabile per ottenere l’approvazione della FDA per il trattamento dell’edema maculare dopo l’occlusione della vena retinica del ramo o l’occlusione della vena retinica centrale (CRVO).
Il trattamento con Ozurdex consiste nell’iniezione di un impianto biodegradabile nel vitreo dell’occhio che fornisce desametasone (un potente corticosteroide) alla retina. L’impianto consente un rilascio prolungato e l’effetto del desametasone per ridurre il gonfiore maculare e migliorare l’acuità visiva.,
Negli studi clinici, il 20-30% dei pazienti affetti da occlusione venosa retinica ha mostrato un miglioramento di tre linee dell’acuità visiva meglio corretta con un inizio di effetto entro i primi due mesi successivi alla terapia, secondo Allergan.
Nel giugno 2010, la FDA ha approvato Lucentis (Genentech), un altro trattamento medico per l’edema maculare causato dal blocco della vena retinica.
Il trattamento con Lucentis consiste in iniezioni mensili di un medicinale chiamato ranibizumab nel vitreo per ridurre il gonfiore maculare e ripristinare la vista., Ranibizumab si lega e inibisce nell’occhio il cosiddetto fattore di crescita endoteliale vascolare A (VEGF-A), che può innescare la crescita di nuovi vasi sanguigni fragili nella retina. Questi vasi sanguigni anormali possono fuoriuscire sangue e liquido nell’occhio, contribuendo all’edema maculare.
Uno studio che ha portato all’approvazione della FDA di Lucentis ha mostrato che il 61% delle persone trattate con iniezioni mensili di ranibizumab ha avuto un miglioramento significativo della vista, rispetto al 29% che ha ricevuto iniezioni fittizie., In un altro studio, il 48% ha avuto un miglioramento significativo della vista rispetto al 17% che ha ricevuto un placebo.
Lucentis è anche approvato per il trattamento della forma umida della degenerazione maculare.
Gary Heiting, OD, ha anche contribuito a questo articolo.
Note e riferimenti
Fattori di rischio cardiovascolare nell’occlusione dell’arteria retinica centrale: risultati di una visita medica prospettica e standardizzata. Oculistico. Settembre 2015.
Un’analisi longitudinale dei fattori di rischio associati all’occlusione della vena retinica centrale. Oculistico. Febbraio 2013.,
Regeneron annuncia l’approvazione FDA dell’iniezione di EYLEA (aflibercept) per l’edema maculare dopo occlusione venosa retinica centrale. (Comunicato stampa rilasciato dalla società nel settembre 2012.)
La prevalenza dell’occlusione venosa retinica: dati raccolti da studi di popolazione provenienti da Stati Uniti, Europa, Asia e Australia. Oculistico. Febbraio 2010.,
Uno studio randomizzato che confronta l’efficienza e la sicurezza del triamcinolone intravitreale con l’osservazione per trattare la perdita della vista associata all’edema maculare secondario all’occlusione della vena retinica centrale: lo standard Care vs Corticosteroide per l’occlusione della vena retinica (SCORE) rapporto di studio 5. Archivi di Oftalmologia. Settembre 2009.
Allergan riceve l’approvazione della FDA per Ozurdex biodegradabile, impianto di steroidi iniettabili con rilascio prolungato di farmaci per la malattia della retina. (Comunicato stampa rilasciato da Allergan nel giugno 2009.,)
FDA approva Lucentis (ranibizumab injection) per il trattamento dell’edema maculare dopo occlusione venosa retinica. (Comunicato stampa rilasciato da Genentech nel giugno 2009.)
*Yanoff, Myron and Duker, Jay S. Ophthalmology, Second Edition; Mosby, 2004.
Pagina aggiornata a novembre 2016