Nodo seno-atriale
Il nodo seno-atriale (SA) è una struttura a forma di fuso composta da una matrice di tessuto fibroso con cellule strettamente imballate. È lunga 10-20 mm, larga 2-3 mm e spessa, tendente a restringersi caudalmente verso la vena cava inferiore (IVC). Il nodo SA si trova a meno di 1 mm dalla superficie epicardica, lateralmente nel solco atriale destro terminale alla giunzione dell’aspetto anteromediale della vena cava superiore (SVC) e dell’atrio destro (RA).,
L’arteria che fornisce il nodo del seno si dirama dall’arteria coronaria destra nel 55-60% dei cuori o dall’arteria circonflessa sinistra nel 40-45% dei cuori. L’arteria si avvicina al nodo da una direzione in senso orario o antiorario attorno alla giunzione SVC-RA.
Il nodo SA è densamente innervato con terminali postganglionici adrenergici e colinergici. I neurotrasmettitori modulano la velocità di scarico del nodo SA stimolando i recettori beta-adrenergici e muscarinici. Entrambi i sottotipi beta1 e beta2 adrenocettori sono presenti nel nodo SA., Il nodo SA umano contiene una densità più di 3 volte maggiore di recettori colinergici beta-adrenergici e muscarinici rispetto al tessuto atriale adiacente.
Conduzione internodale e intra-atriale
L’evidenza anatomica suggerisce la presenza di 3 vie intra-atriali: (1) via internodale anteriore, (2) tratto internodale medio e (3) tratto internodale posteriore.,
La via internodale anteriore inizia dal margine anteriore del nodo SA e curva anteriormente attorno alla SVC per entrare nella banda interatriale anteriore, chiamata fascio di Bachmann (vedi l’immagine sotto). Questa banda continua fino all’atrio sinistro (LA), con la via internodale anteriore che entra nel margine superiore del nodo AV. Il fascio di Bachmann è un grande fascio muscolare che sembra condurre l’impulso cardiaco preferenzialmente dal RA al LA.
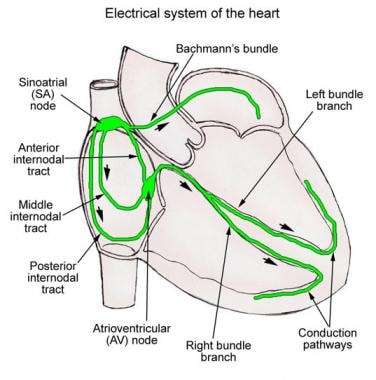 Illustrazione schematica del sistema di conduzione cardiaca.,
Illustrazione schematica del sistema di conduzione cardiaca., Il tratto internodale medio inizia ai margini superiore e posteriore del nodo del seno, viaggia dietro l’SVC fino alla cresta del setto interatriale e scende nel setto interatriale fino al margine superiore del nodo AV.
Il tratto internodale posteriore inizia dal margine posteriore del nodo del seno e viaggia posteriormente attorno alla SVC e lungo la crista terminalis fino alla cresta di eustachio e poi nel setto interatriale sopra il seno coronarico, dove si unisce alla porzione posteriore del nodo AV., Questi gruppi di tessuto internodale sono meglio indicati come miocardio atriale internodale, non tratti, in quanto non sembrano essere tratti specializzati istologicamente discreti.
Nodo atrioventricolare
La porzione compatta del nodo atrioventricolare (AV) è una struttura superficiale situata appena sotto l’endocardio RA, anteriore all’ostio del seno coronarico e direttamente sopra l’inserimento del foglio settale della valvola tricuspide., Si trova all’apice di un triangolo formato dall’anello tricuspide e dal tendine di Todaro, che origina nel corpo fibroso centrale e passa posteriormente attraverso il setto atriale per continuare con la valvola di eustachio (vedi le immagini sotto).
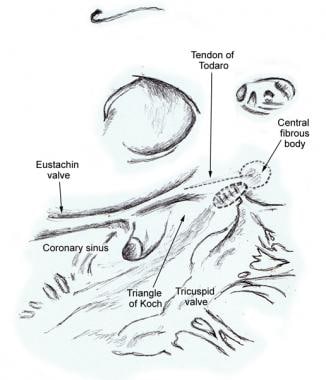 L’area punteggiata adiacente al corpo fibroso centrale è il sito approssimativo del nodo atrioventricolare compatto. (Illustrazione basata su Janse MJ, Anderson RH, McGuire MA, Ho SY. Rientro “AV nodale”: Parte I: rientro” AV nodale ” rivisitato. J Elettrofisiolo Cardiovasc. 1993 Ottobre; 4 (5): 561-72.,)
L’area punteggiata adiacente al corpo fibroso centrale è il sito approssimativo del nodo atrioventricolare compatto. (Illustrazione basata su Janse MJ, Anderson RH, McGuire MA, Ho SY. Rientro “AV nodale”: Parte I: rientro” AV nodale ” rivisitato. J Elettrofisiolo Cardiovasc. 1993 Ottobre; 4 (5): 561-72.,)  Disegno di un cuore umano normale che mostra i punti di riferimento anatomici del triangolo di Koch. Questo triangolo è delimitato dal tendine di Todaro superiormente, dalla commissura fibrosa del lembo a guardia delle aperture della vena cava inferiore e del seno coronarico, dall’attacco del foglietto settale della valvola tricuspide inferiormente e dalla bocca del seno coronarico alla base. (Illustrazione basata su Janse MJ, Anderson RH, McGuire MA, Ho SY. Rientro “AV nodale”: Parte I: rientro” AV nodale ” rivisitato. J Elettrofisiolo Cardiovasc., 1993 Ottobre; 4 (5): 561-72.)
Disegno di un cuore umano normale che mostra i punti di riferimento anatomici del triangolo di Koch. Questo triangolo è delimitato dal tendine di Todaro superiormente, dalla commissura fibrosa del lembo a guardia delle aperture della vena cava inferiore e del seno coronarico, dall’attacco del foglietto settale della valvola tricuspide inferiormente e dalla bocca del seno coronarico alla base. (Illustrazione basata su Janse MJ, Anderson RH, McGuire MA, Ho SY. Rientro “AV nodale”: Parte I: rientro” AV nodale ” rivisitato. J Elettrofisiolo Cardiovasc., 1993 Ottobre; 4 (5): 561-72.) Nell ‘ 85-90% dei cuori umani, l’apporto arterioso al nodo AV è un ramo dall’arteria coronaria destra che origina all’intersezione posteriore dei solchi AV e interventricolari (crux). Nel restante 10-15% dei cuori, un ramo dell’arteria coronaria circonflessa sinistra fornisce l’arteria nodale AV. Le fibre nella parte inferiore del nodo AV possono presentare una formazione automatica di impulsi. La funzione principale del nodo AV è la modulazione della trasmissione dell’impulso atriale ai ventricoli per coordinare le contrazioni atriali e ventricolari.,
Fascio di His
Il fascio di His è una struttura che si collega con la parte distale del nodo AV compatto, perfora il corpo fibroso centrale e continua attraverso l’anulus fibrosus, dove è chiamata porzione non ramificata mentre penetra nel setto membranoso. Il tessuto connettivo del corpo fibroso centrale e del setto membranoso racchiude la porzione penetrante del fascio AV, che può inviare estensioni nel corpo fibroso centrale., Le cellule prossimali della porzione penetrante sono eterogenee e assomigliano a quelle del nodo AV compatto; le cellule distali sono simili alle cellule nei rami del fascio prossimale.
I rami delle arterie coronarie discendenti anteriori e posteriori forniscono il setto interventricolare muscolare superiore con sangue, il che rende il sistema di conduzione in questo sito più impermeabile al danno ischemico, a meno che l’ischemia non sia estesa.,
Branche del fascio
I branche del fascio originano al margine superiore del setto interventricolare muscolare, immediatamente sotto il setto membranoso, con le cellule del ramo del fascio sinistro che cascano verso il basso come un foglio continuo sul setto sotto la cuspide aortica non coronaria. Il ramo del fascio destro continua intramiocardicamente come un’estensione non ramificata del fascio AV lungo il lato destro del setto interventricolare fino all’apice del ventricolo destro e alla base del muscolo papillare anteriore., L’anatomia del sistema di branca sinistra può essere variabile e potrebbe non essere conforme a una divisione bifascicolare costante. Tuttavia, per scopi clinici ed elettrocardiografia (ECG), il concetto di un sistema trifascicolare rimane utile (vedi le immagini sotto)
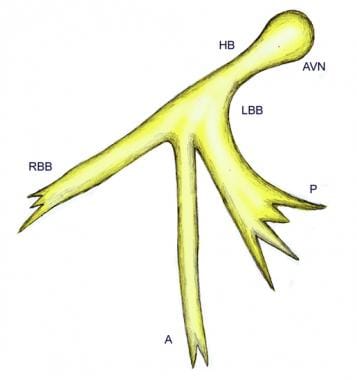 Rappresentazione schematica del sistema di branca trifascicolare. A = fascicolo anteriore del ramo di fascio sinistro; AVN = nodo atrioventricolare; HB = fascio di His; LBB = ramo di fascio sinistro; RBB = ramo di fascio destro; P = fascicolo posteriore del ramo di fascio sinistro.,
Rappresentazione schematica del sistema di branca trifascicolare. A = fascicolo anteriore del ramo di fascio sinistro; AVN = nodo atrioventricolare; HB = fascio di His; LBB = ramo di fascio sinistro; RBB = ramo di fascio destro; P = fascicolo posteriore del ramo di fascio sinistro., 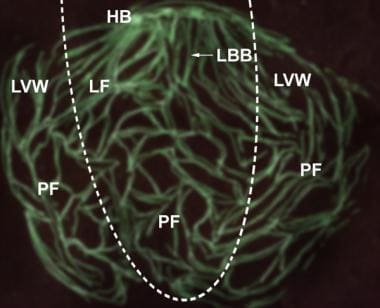 Organizzazione strutturale del sistema His-Purkinje nel cuore del mouse. L’espressione di una proteina fluorescente verde è stata specificamente mirata alle cellule del sistema His-Purkinje nei topi. Vengono mostrate le reti cellulari fluorescenti verdi nella camera ventricolare sinistra. La parete libera ventricolare sinistra (LVW) è stata incisa dalla base all’apice, e quindi le 2 parti del LVW sono state tirate indietro per esporre il fianco sinistro del setto interventricolare (LF). La linea tratteggiata delimita il confine tra LF e LVW.,A = fascio anterosuperior del fascio sinistro; AVN = nodo atrioventricolare; HB = Suo fascio: LBB = ramo del fascio sinistro; P = fascio posteroinferior del ramo del fascio sinistro: RBB = ramo del fascio destro: PF = fibra di Purkinje. (Illustrazione basata su Miquerol L, Meysen S, Mangoni M, et al. Asimmetria architettonica e funzionale del sistema His-Purkinje del cuore murino. Cardiovasc Res. 2004 luglio 1;63(1):77-86.,)
Organizzazione strutturale del sistema His-Purkinje nel cuore del mouse. L’espressione di una proteina fluorescente verde è stata specificamente mirata alle cellule del sistema His-Purkinje nei topi. Vengono mostrate le reti cellulari fluorescenti verdi nella camera ventricolare sinistra. La parete libera ventricolare sinistra (LVW) è stata incisa dalla base all’apice, e quindi le 2 parti del LVW sono state tirate indietro per esporre il fianco sinistro del setto interventricolare (LF). La linea tratteggiata delimita il confine tra LF e LVW.,A = fascio anterosuperior del fascio sinistro; AVN = nodo atrioventricolare; HB = Suo fascio: LBB = ramo del fascio sinistro; P = fascio posteroinferior del ramo del fascio sinistro: RBB = ramo del fascio destro: PF = fibra di Purkinje. (Illustrazione basata su Miquerol L, Meysen S, Mangoni M, et al. Asimmetria architettonica e funzionale del sistema His-Purkinje del cuore murino. Cardiovasc Res. 2004 luglio 1;63(1):77-86.,) Fibre terminali di Purkinje
Le fibre terminali di Purkinje si collegano con le estremità dei rami del fascio per formare reti intrecciate sulla superficie endocardica di entrambi i ventricoli, che trasmettono l’impulso cardiaco quasi simultaneamente all’intero endocardio ventricolare destro e sinistro. Le fibre di Purkinje tendono ad essere meno concentrate alla base del ventricolo e delle punte dei muscoli papillari. Penetrano solo nel terzo interno dell’endocardio. Le fibre di Purkinje sembrano essere più resistenti all’ischemia rispetto alle normali fibre miocardiche.,
Innervazione del nodo AV, del Suo fascio e del miocardio ventricolare
Il nodo AV e il Suo fascio sono innervati da una ricca fornitura di fibre colinergiche e adrenergiche con densità più elevate rispetto al miocardio ventricolare. I nervi parasimpatici alla regione del nodo AV entrano nel cuore alla giunzione dell’IVC e dell’aspetto inferiore del LA, adiacente all’ostio del seno coronarico.,
L’input neurale autonomo al cuore dimostra un certo grado di “sidedness”, con i nervi simpatici e vagali giusti che interessano il nodo SA più del nodo AV e i nervi simpatici e vagali sinistri che interessano il nodo AV più del nodo SA. La distribuzione dell’input neurale ai nodi SA e AV è complessa a causa della sostanziale innervazione sovrapposta.,
La stimolazione del ganglio stellato destro produce tachicardia sinusale con meno effetto sulla conduzione nodale AV, mentre la stimolazione del ganglio stellato sinistro generalmente produce uno spostamento del pacemaker sinusale in un sito ectopico e riduce costantemente il tempo di conduzione nodale AV e la refrattarietà, ma accelera in modo incoerente la velocità di scarico del nodo SA. Tuttavia, la stimolazione del nervo vago cervicale destro rallenta la velocità di scarico del nodo SA e la stimolazione del vago sinistro prolunga principalmente il tempo di conduzione nodale AV e la refrattarietà quando è presente la sidedness., Né la stimolazione simpatica né vagale influisce sulla normale conduzione nel Suo fascio.