nœud sino-auriculaire
le nœud sino-auriculaire (SA) est une structure en forme de fuseau composée d’une matrice de tissu fibreux avec des cellules étroitement emballées. Il mesure 10-20 mm de long, 2-3 mm de large et d’épaisseur, tendant à se rétrécir caudalement vers la veine cave inférieure (IVC). Le nœud SA est situé à moins de 1 mm de la surface épicardique, latéralement dans le sulcus terminalis auriculaire droit à la jonction de l’aspect antéromédial de la veine cave supérieure (SVC) et de l’oreillette droite (RA).,
L’artère alimentant le nœud sinusal branches de l’artère coronaire droite à 55-60% de cœurs ou de l’artère circonflexe gauche dans 40 à 45% de cœurs. L’artère s’approche du nœud dans le sens horaire ou antihoraire autour de la jonction SVC–RA.
le nœud SA est densément innervé par des terminaisons nerveuses adrénergiques et cholinergiques postganglioniques. Les neurotransmetteurs modulent le taux de décharge des nœuds SA par stimulation des récepteurs bêta-adrénergiques et muscariniques. Les sous-types de récepteurs adrénergiques beta1 et beta2 sont présents dans le nœud SA., Le nœud SA humain contient une densité de récepteurs cholinergiques bêta-adrénergiques et muscariniques plus de 3 fois supérieure à celle du tissu auriculaire adjacent.
conduction internodale et intra-auriculaire
Les preuves anatomiques suggèrent la présence de 3 voies intra-auriculaires: (1) voie internodale antérieure, (2) Voie internodale moyenne et (3) voie internodale postérieure.,
la voie internodale antérieure commence à la marge antérieure du nœud SA et se courbe en avant autour du SVC pour entrer dans la bande interauriculaire antérieure, appelée faisceau de Bachmann (voir l’image ci-dessous). Cette bande continue vers l’oreillette gauche (LA), la voie internodale antérieure entrant dans la marge supérieure du nœud AV. Le faisceau de Bachmann est un gros faisceau musculaire qui semble conduire l’impulsion cardiaque préférentiellement du RA au LA.
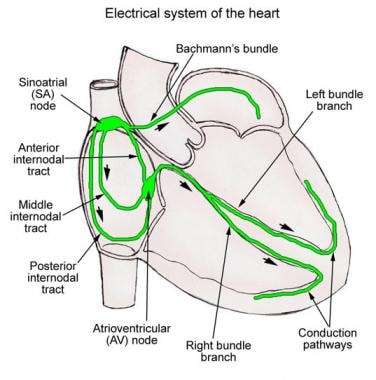 illustration Schématique du système de conduction cardiaque.,
illustration Schématique du système de conduction cardiaque., Au milieu internodale voies commence à la qualité supérieure et postérieure marges du nœud sinusal, se déplace derrière le SVC à la crête du septum interauriculaire, et descend dans le septum interauriculaire à la marge supérieure du nœud AV.
le tractus internodal postérieur commence à la marge postérieure du nœud sinusal et se déplace vers l’arrière autour du SVC et le long de la crista terminalis jusqu’à la crête d’Eustache, puis dans le septum interauriculaire au-dessus du sinus coronaire, où il rejoint la partie postérieure du nœud AV., Ces groupes de tissu internodal sont mieux désignés sous le nom de myocarde auriculaire internodal, pas de voies, car ils ne semblent pas être des voies spécialisées histologiquement discrètes.
nœud auriculo-ventriculaire
la partie compacte du nœud auriculo-ventriculaire (AV) est une structure superficielle située juste en dessous de l’endocarde PR, antérieure à l’ostium du sinus coronaire, et directement au-dessus de l’insertion du feuillet septal de la valve tricuspide., Il est à l’apex d’un triangle formé par l’anneau tricuspide et le tendon de Todaro, qui prend naissance dans le corps fibreux central et passe postérieurement à travers le septum auriculaire pour continuer avec la valve d’Eustache (voir les images ci-dessous).
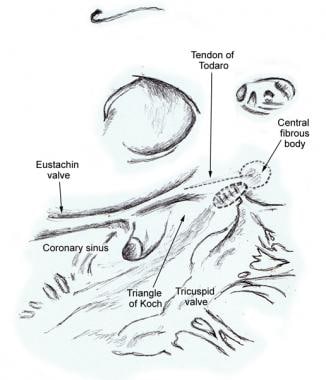 la zone pointillée adjacente au corps fibreux central est le site approximatif du nœud auriculo-ventriculaire compact. (Illustration basée sur Janse MJ, Anderson RH, McGuire MA, Ho SY. « Nodale AV » de la rentrée: la Partie I: « nodale AV » la rentrée revisité. J Cardiovasc Électrophysiol. 1993 Oct;4 (5): 561-72.,)
la zone pointillée adjacente au corps fibreux central est le site approximatif du nœud auriculo-ventriculaire compact. (Illustration basée sur Janse MJ, Anderson RH, McGuire MA, Ho SY. « Nodale AV » de la rentrée: la Partie I: « nodale AV » la rentrée revisité. J Cardiovasc Électrophysiol. 1993 Oct;4 (5): 561-72.,)  le Dessin d’un cœur humain montrant les repères anatomiques du triangle de Koch. Ce triangle est délimité par le tendon de Todaro supérieur, la commissure fibreuse du lambeau gardant les ouvertures de la veine cave inférieure et du sinus coronaire, par la fixation du feuillet septal de la valve tricuspide inférieure et par la bouche du sinus coronaire à la base. (Illustration basée sur Janse MJ, Anderson RH, McGuire MA, Ho SY. « Nodale AV » de la rentrée: la Partie I: « nodale AV » la rentrée revisité. J Cardiovasc Électrophysiol., 1993 Oct;4 (5): 561-72.)
le Dessin d’un cœur humain montrant les repères anatomiques du triangle de Koch. Ce triangle est délimité par le tendon de Todaro supérieur, la commissure fibreuse du lambeau gardant les ouvertures de la veine cave inférieure et du sinus coronaire, par la fixation du feuillet septal de la valve tricuspide inférieure et par la bouche du sinus coronaire à la base. (Illustration basée sur Janse MJ, Anderson RH, McGuire MA, Ho SY. « Nodale AV » de la rentrée: la Partie I: « nodale AV » la rentrée revisité. J Cardiovasc Électrophysiol., 1993 Oct;4 (5): 561-72.) dans 85 à 90% des cœurs humains, l’alimentation artérielle du nœud AV est une branche de l’artère coronaire droite qui provient de l’intersection postérieure des rainures AV et interventriculaire (crux). Dans les 10-15% restants du cœur, une branche de l’artère coronaire circonflexe gauche fournit l’artère nodale AV. Les fibres dans la partie inférieure du nœud AV peuvent présenter une formation automatique d’impulsions. La fonction principale du nœud AV est la modulation de la transmission de l’impulsion auriculaire aux ventricules pour coordonner les contractions auriculaires et ventriculaires.,
Faisceau De His
Le faisceau de His est une structure qui se connecte à la partie distale du nœud AV compact, perfore le corps fibreux central et continue à travers l’anneau fibreux, où il est appelé la partie non ramifiée lorsqu’il pénètre dans le septum membraneux. Le tissu conjonctif du corps fibreux central et du septum membraneux enferme la partie pénétrante du faisceau AV, qui peut envoyer des extensions dans le corps fibreux central., Les cellules proximales de la partie pénétrante sont hétérogènes et ressemblent à celles du nœud AV compact; les cellules distales sont similaires aux cellules des branches du faisceau proximal.
Les Branches des artères coronaires descendantes antérieure et postérieure alimentent le septum interventriculaire musculaire supérieur en sang, ce qui rend le système de conduction à ce site plus imperméable aux dommages ischémiques, à moins que l’ischémie ne soit étendue.,
branches du faisceau
les branches du faisceau proviennent de la marge supérieure du septum interventriculaire musculaire, immédiatement en dessous du septum membraneux, les cellules de la branche gauche du faisceau tombant en cascade vers le bas sous la forme d’une feuille continue sur le septum sous la cuspide aortique non coronaire. La branche droite du faisceau se poursuit par voie intramyocardique en tant qu’extension non ramifiée du faisceau AV le long du côté droit du septum interventriculaire jusqu’à l’apex du ventricule droit et à la base du muscle papillaire antérieur., L’anatomie du système de branche gauche du faisceau peut être variable et ne pas être conforme à une division bifasciculaire constante. Cependant, à des fins cliniques et électrocardiographie (ECG), le concept de système trifasciculaire reste utile (voir les images ci-dessous)
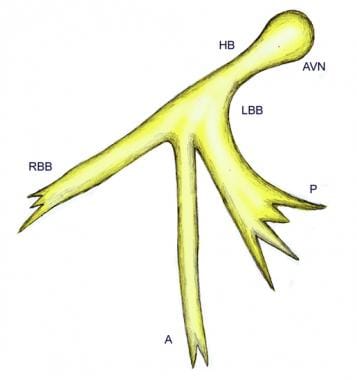 représentation schématique du système de branche de faisceau trifasciculaire. A = fascicule antérieur de la branche gauche du faisceau; AVN = nœud auriculo-ventriculaire; HB = faisceau de His; LBB = branche gauche du faisceau; RBB = branche droite du faisceau; P = fascicule postérieur de la branche gauche du faisceau.,
représentation schématique du système de branche de faisceau trifasciculaire. A = fascicule antérieur de la branche gauche du faisceau; AVN = nœud auriculo-ventriculaire; HB = faisceau de His; LBB = branche gauche du faisceau; RBB = branche droite du faisceau; P = fascicule postérieur de la branche gauche du faisceau., 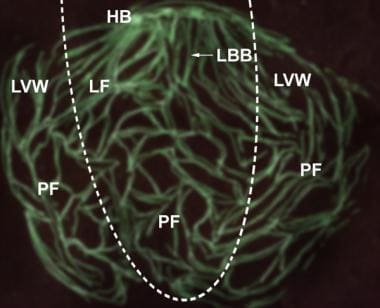 organisation Structurelle du système His-Purkinje dans le cœur de la souris. Expression d’une protéine fluorescente verte a été spécifiquement ciblée sur les cellules du système His-Purkinje chez la souris. Les réseaux cellulaires fluorescents verts dans la chambre ventriculaire gauche sont représentés. La paroi libre ventriculaire gauche (LVW) a été incisée de la base à l’apex, puis les 2 parties de la LVW ont été tirées vers l’arrière pour exposer le flanc gauche du septum interventriculaire (LF). La ligne pointillée délimite la frontière entre le LF et le LVW.,A = fascicule antéro-supérieur du faisceau gauche; AVN = nœud auriculo-ventriculaire; HB = son faisceau: LBB = branche gauche du faisceau; P = fascicule postéro-supérieur de la branche gauche du faisceau: RBB = branche droite du faisceau: pf = Fibre de Purkinje. (Illustration basée sur Miquerol L, Meysen s, Mangoni M,et al. Asymétrie architecturale et fonctionnelle du système His-Purkinje du cœur murin. Cardiovasc Res. 2004 Juil 1; 63 (1): 77-86.,)
organisation Structurelle du système His-Purkinje dans le cœur de la souris. Expression d’une protéine fluorescente verte a été spécifiquement ciblée sur les cellules du système His-Purkinje chez la souris. Les réseaux cellulaires fluorescents verts dans la chambre ventriculaire gauche sont représentés. La paroi libre ventriculaire gauche (LVW) a été incisée de la base à l’apex, puis les 2 parties de la LVW ont été tirées vers l’arrière pour exposer le flanc gauche du septum interventriculaire (LF). La ligne pointillée délimite la frontière entre le LF et le LVW.,A = fascicule antéro-supérieur du faisceau gauche; AVN = nœud auriculo-ventriculaire; HB = son faisceau: LBB = branche gauche du faisceau; P = fascicule postéro-supérieur de la branche gauche du faisceau: RBB = branche droite du faisceau: pf = Fibre de Purkinje. (Illustration basée sur Miquerol L, Meysen s, Mangoni M,et al. Asymétrie architecturale et fonctionnelle du système His-Purkinje du cœur murin. Cardiovasc Res. 2004 Juil 1; 63 (1): 77-86.,) fibres de Purkinje terminales
Les fibres de Purkinje terminales se connectent aux extrémités des branches du faisceau pour former des réseaux entrelacés sur la surface endocardique des deux ventricules, qui transmettent l’impulsion cardiaque presque simultanément à l’ensemble de l’endocarde ventriculaire droit et gauche. Les fibres de Purkinje ont tendance à être moins concentrées à la base du ventricule et aux extrémités des muscles papillaires. Ils ne pénètrent que le tiers interne de l’endocarde. Les fibres de Purkinje semblent être plus résistantes à l’ischémie que les fibres myocardiques ordinaires.,
Innervation du nœud AV, DU FAISCEAU His et du myocarde ventriculaire
le nœud AV et le faisceau His sont innervés par un apport riche en fibres cholinergiques et adrénergiques avec des densités plus élevées que le myocarde ventriculaire. Les nerfs parasympathiques à la région du nœud AV pénètrent dans le cœur à la jonction de L’IVC et de l’aspect inférieur de LA, adjacent à l’ostium du sinus coronaire.,
l’entrée neuronale autonome au cœur démontre un certain degré de « sidedness », avec les nerfs sympathiques et vagaux droits affectant le nœud SA plus que le nœud AV et les nerfs sympathiques et vagaux gauches affectant le nœud AV plus que le nœud SA. La distribution de l’entrée neuronale aux nœuds SA et AV est complexe en raison d’une innervation importante qui se chevauche.,
la Stimulation du ganglion stellaire droit produit une tachycardie sinusale avec moins d’effet sur la conduction nodale AV, tandis que la stimulation du ganglion stellaire gauche produit généralement un déplacement du stimulateur sinusal vers un site ectopique et raccourcit constamment le temps de conduction nodale AV et la réfractarité, mais elle accélère de manière incohérente le taux de décharge du nœud SA. Cependant, la stimulation du nerf vague cervical droit ralentit le taux de décharge du nœud SA, et la stimulation du vague gauche prolonge principalement le temps de conduction nodale AV et la réfractarité lorsque la sidedness est présente., Ni la stimulation sympathique ni vagale n’affecte la conduction normale dans le faisceau His.