Introducción
la diabetes mellitus tipo 2 (DMT2) se caracteriza por una resistencia a la insulina, que se mantiene relativamente estable a lo largo del curso de la enfermedad, y una pérdida progresiva de la función de las células β con una secreción inadecuada de insulina., Debido a esta evolución progresiva, la mayoría de los pacientes con DM2 eventualmente requerirán insulina para lograr y mantener el control glucémico, utilizando un enfoque gradual que comienza con insulina basal combinada con agentes orales. Cuando la glucemia preprandial y postprandial no se controla adecuadamente, se prefiere un régimen de insulina dos veces al día con NPH (protamina neutra Hagedorn) o preparaciones de insulina premezclada como el siguiente paso., Al igual que en los sujetos diabéticos tipo 1, el tratamiento con insulina en bolo basal debe estar indicado en pacientes con DMT2 con deficiencia grave de insulina que sean incapaces de alcanzar y mantener objetivos glucémicos con un régimen de dos veces al día.1 sin embargo, este régimen de insulina está claramente infrautilizado, probablemente debido a la reticencia de los pacientes y médicos debido a la complejidad implicada en su establecimiento, así como a la limitada información disponible sobre su viabilidad, especialmente en sujetos ancianos, y su eficacia en pacientes previamente tratados con dos dosis de insulina.,2
en el presente estudio, evaluamos la factibilidad, efectividad y seguridad de la terapia con insulina en bolo basal en pacientes con diabetes tipo 2 a largo plazo y control glucémico deficiente o inestable.
Material y métodos
en este estudio prospectivo, en un solo centro, se reclutaron 37 pacientes que fueron cambiados a un régimen de insulina bolo basal entre octubre de 2006 y octubre de 2007 y que habían tenido un control glucémico inestable o pobre (hemoglobina glucosilada (HbA1c)≥8%) en los seis meses anteriores, a pesar de la intervención para mejorarlo., El protocolo del estudio fue aprobado por las juntas de ética institucional y se obtuvo el consentimiento informado por escrito de todos los pacientes.
en el tratamiento inicial, los carbohidratos se distribuyeron a lo largo de las tres comidas principales. La dosis inicial de insulina glargina se calculó como el 50% de la dosis diaria total previa y la insulina prandial inicial (aspart o lispro) como el 50% restante de la dosis diaria total, que se dividió en partes iguales para cubrir las tres comidas., Los pacientes que estaban tomando metformina antes de cambiar el tratamiento y no tenían ninguna contraindicación, continuaron usándola a la misma dosis. Se suspendieron los otros antidiabéticos orales.
Todos los pacientes asistieron a un programa estructurado de formación ambulatoria en diabetes que consistía en tres sesiones grupales de 2 horas en una semana para 5-8 pacientes. En general, se les enseñó a seguir una dieta asumiendo la ingesta cualitativa de carbohidratos en cada comida, aunque para los pacientes que deseaban variarla, el conteo de carbohidratos tenía que hacerse., Los pacientes también aprendieron el manejo de la terapia de bolo basal y cómo ajustar las dosis de insulina basal de acuerdo con el autocontrol de glucosa en sangre en ayunas (SMBG) cada 7 días. El ajuste de la dosis de insulina prandial se realizó de acuerdo con los valores pre-comida utilizando un algoritmo simple con dosis establecidas de insulina de acción rápida. Los pacientes siguieron las visitas proporcionadas por la enfermera a las 1 y 3 semanas, a los 3 y 6 meses, y por el endocrinólogo a los 2, 4 y 7 meses, donde se revisó la dieta y se revisó el diario con los valores de SMBG para ajustar las dosis de insulina., En todos los pacientes se obtuvieron datos antropométricos (peso, índice de masa corporal y circunferencia de la cintura) así como variables de tratamiento y bioquímicas al inicio y a los 3 y 6 meses. Se cuantificaron las necesidades de insulina y el número de hipoglicemia grave (definida como la necesidad de asistencia) mediante anamnesis y revisión de los diarios de los pacientes.
la HbA1c se determinó mediante cromatografía líquida de alto rendimiento (HPLC) (Bio-Rad Laboratories, Munich, Alemania), con un rango de referencia de 4,6–5,8%., El colesterol y los triglicéridos se determinaron por métodos enzimáticos estandarizados y el colesterol de lipoproteínas de alta densidad (HDLc) por un método directo (Roche Diagnostics, Basilea, Suiza). El colesterol de lipoproteínas de baja densidad (LDLc) se estimó mediante la fórmula de Friedewald (si los niveles de triglicéridos eran
3,39 mmol/l) o por ultracentrifugación. La apolipoproteína (Apo) B se determinó por un método inmunoturbidimétrico (Tina-quant, Roche Diagnostics) y el tamaño de LDL por electroforesis (2-16%)., La calidad de vida se midió mediante un cuestionario específico de la enfermedad adaptado en España a partir de la Diabetes Quality of Life (DCCT) basal y repetido a los 6 meses después del tratamiento con insulina en bolo basal.3,4
los datos fueron analizados por el programa estadístico SPSS 15.0 (SPSS Inc.). Los cambios en las variables antropométricas, HbA1c, requerimientos de insulina y perfil lipídico fueron evaluados por la prueba T de Student. Se consideraron valores significativos de p≤0,05.
resultados
Las características clínicas basales se resumen en la tabla 1., Setenta y ocho por ciento de los pacientes estaban bajo tratamiento con 2 dosis de NPH o preparaciones de insulina premezcladas, el 11% de los pacientes estaban tomando medicamentos orales e insulina a la hora de acostarse (glargina, detemir o NPH) y el 11% restante de los pacientes estaban usando otros regímenes con 3 dosis de NPH e insulina regular. El ochenta y siete por ciento de los pacientes tenían una concentración de HbA1c >8% y el 51% tenía HbA1c>9%. Después de cambiar a terapia de bolo basal, la HbA1c cayó de 9±1,2% a 8,1±1,2% (p
0,001) a los 3 meses y a 8,0±1,2% a los 6 meses (p0.001) (Tabla 1, Fig. 1)., El porcentaje de pacientes con HbA1c≥9% disminuyó de un 51% inicial (19 sujetos) a 13,8% y 18,9%, a los 3 y 6 meses respectivamente. Higo. 2 muestra la proporción de pacientes con HbA1c7%, 7-8% y > 8% antes y después del cambio a terapia de bolo basal. Cinco de los pacientes mostraron un empeoramiento en los valores de HbA1c. Solo se registró un episodio de hipoglucemia grave. A los 6 meses todos los pacientes fueron capaces de ajustar la dosis de insulina basal, pero solo 10 pacientes modificaron la dosis prandial de acuerdo con los patrones de SMBG de forma autónoma.,
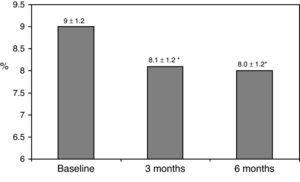
Glycated hemoglobin at baseline and 3 and 6 months after switching to basal-bolus regimen. *p0.001 compared to baseline. HbA1c: glycated hemoglobin.
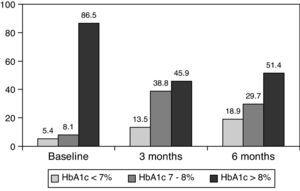
Percentage of patients with glycated hemoglobin 8% at baseline, and 3 and 6 months after switching to basal-bolus regimen.
el peso Corporal, los requerimientos de insulina y lípidos parámetros al inicio y durante el seguimiento se muestran en la Tabla 1. El peso corporal permaneció estable durante los 6 meses de seguimiento y los requerimientos de insulina (UI/kg/día) no cambiaron a los 3 meses y aumentaron ligeramente a los 6 meses. El tamaño de las partículas LDL aumentó significativamente a los 3 (25.77±0.48 nm vs 25.98±0.5 nm, p0.05) y 6 meses (25.77±0.48 nm vs 25.94±0.44 nm, p0.05), mientras que los otros parámetros lipídicos no cambiaron.,
discusión
en el presente estudio, se demostró que la Insulinoterapia en bolo basal permite mejorar el control glucémico sin comprometer la seguridad y la calidad de vida en sujetos con diabetes tipo 2 de larga duración, previamente tratados con una o más dosis de insulina. También demostramos la viabilidad de la implementación de estos regímenes de insulina a través de un programa estructurado de capacitación para pacientes externos.,
Las guías de consenso para el manejo de la diabetes tipo 2 consideran que los objetivos principales del tratamiento son lograr concentraciones de HbA1c lo más bajas posible sin causar hipoglucemia inaceptable, especialmente en pacientes de edad avanzada o con enfermedad coronaria, y prevenir el desarrollo de complicaciones microvasculares y macrovasculares.1,5 desafortunadamente, encuestas recientes indican que una gran proporción de pacientes con diabetes no alcanzan los objetivos glucémicos recomendados.,6,7 aunque en la National Health and Nutrition Examination Survey (NHANES) la proporción de pacientes con HbA1c
7% aumentó del 37% en 1999-2000 al 56,8% en 2003-2004, las tasas de control glucémico subóptimo son especialmente altas en individuos con características similares a las estudiadas por nosotros, que tienen diabetes de larga data o tratamiento con insulina.,6,7 la dosificación de dos veces al día con NPH o insulina premezclada se utiliza para simplificar los regímenes de insulina, pero tienen una flexibilidad limitada, requieren una adherencia rígida a las comidas regulares, limitan la capacidad de ajustar las dosis de los componentes individuales y aumentan la posibilidad de hipoglucemia. Así, aunque muchos pacientes inicialmente lograrán un control glucémico adecuado con este regimen8, cuando se pierde la capacidad secretora de insulina de las células beta y la deficiencia de insulina es grave, el control glucémico se vuelve pobre e inestable como en la mayoría de los pacientes incluidos en el presente estudio.,1,8 demostramos que en pacientes con diabetes tipo 2 de larga duración, mal controlada con otros regímenes de insulina y perfil inestable, el régimen de insulina bolo-basal reduce un punto la HbA1c durante 6 meses y la proporción de pacientes con HbA1c≥9% del 51 al 14% a los 3 meses y del 19% a los 6 meses. Esto es probablemente porque es una terapia más fisiológica; mientras que la insulina prandial reemplaza la secreción de insulina endógena de primera fase, la insulina basal disminuye el nivel de hiperglucemia en ayunas., Así, además del nivel de HbA1c 9, la forma en que se intensifica el tratamiento altera en gran medida Las contribuciones relativas de la hiperglucemia basal y postprandial a la hiperglucemia general de los pacientes con DMT2. Recientemente, Riddle et al.10 mostraron que después de la intensificación del tratamiento con insulina, la contribución de la hiperglucemia basal disminuye, pero todavía representa aproximadamente un tercio de la hiperglucemia remanente. Por lo tanto, de acuerdo con los hallazgos del presente estudio, el uso de regímenes de insulina que combinen insulina basal con insulina prandial, a menudo será necesario para alcanzar los objetivos glucémicos., De hecho, estos hallazgos son consistentes con la amplia evidencia de las ventajas de la terapia de bolo basal en diabetes tipo 11 y están respaldados por los limitados datos de estudios observacionales en pacientes con diabetes tipo 2 que cambiaron de premezcla a un régimen basado en glargina bolo basal 12,13 y por una comparación aleatorizada de un régimen basado en premezcla frente a un régimen de bolo basal en pacientes diabéticos tipo 2.2,14,15 en pacientes tratados previamente con glargina más antidiabéticos orales, la diferencia en HbA1c fue de 0.,22% a favor del régimen basado en glargina en bolo basal, comparado con un régimen de insulina premezclada15. En la PREFIEREN estudio,14 el subgrupo de pacientes previamente en un régimen de insulina basal mostró una mayor reducción de la HbA1c con detemir/aspart basal-bolo de régimen en comparación con la insulina aspart bifásica (-1.21% vs -0.75%). Finalmente, en pacientes diabéticos tipo 2 tratados con premezcla, Fritsche et al. demostró que un régimen de insulina basado en glargina/glulisina en bolo basal era superior a un régimen de insulina premezclada en la reducción de HbA1c (-1,31% vs 0,8%).,2 por lo tanto, aunque hay diferencias en la magnitud de la mejoría entre los estudios, probablemente debido a las diferentes características basales de la población estudiada, la superioridad de un régimen de bolo basal en pacientes seleccionados con enfermedad de larga duración parece demostrada. La reducción de más de un punto de HbA1c lograda al cambiar a un régimen de insulina bolo-basal puede considerarse clínicamente significativa porque puede resultar en la reducción de los resultados clínicos., Desafortunadamente, la terapia de bolo basal está infrautilizada en pacientes con DMT2 porque los médicos la consideran compleja de implementar, consume mucho tiempo y hay temores de aumento del número de inyecciones, riesgo de hipoglucemia, aumento de peso y empeoramiento de la calidad de vida. En este estudio y en estudios previos no se incrementó el peso corporal ni la tasa de hipoglucemia severa 2,12,lo que podría estar relacionado con la sustitución de insulina más fisiológica con régimen de bolo basal y la flexibilidad que esta terapia puede ofrecer a los pacientes., Por lo tanto, el miedo a la hipoglucemia no debe ser una barrera para iniciar este tipo de terapia en la DMT2, pero debe ser considerado para establecer objetivos de control glucémico, ya que puede causar morbilidad y aumento de la mortalidad.16 sobre el impacto en la calidad de vida, en concordancia con el informe de Ménard et al., 17 nuestro estudio no respaldó la opinión de que los regímenes de bolo basal conducen a una disminución de la calidad de vida.
de acuerdo con un reporte anterior12,en el presente estudio todos los pacientes fueron capaces de ajustar su dosis de insulina basal de acuerdo con el SMBG en ayunas de los últimos 3-7 días., Por el contrario, pocos pacientes fueron capaces de ajustar las dosis de insulina prandial de acuerdo con los patrones de SMBG y la mayoría necesitó el apoyo de un algoritmo simple con dosis fija dependiendo de la glucosa en sangre premeal. Esto no es sorprendente ya que establecer la dosis óptima de insulina a la hora de la comida a menudo implica cálculos que consideran múltiples factores y es difícil para algunos pacientes. Además, el uso de un algoritmo simple para ajustar la insulina de acción rápida a la hora de la comida cada semana en función de los patrones de SMBG es tan efectivo como ajustar la insulina a la hora de la comida utilizando proporciones de insulina a carbohidratos en sujetos con DMT2.,18
Las limitaciones del estudio están relacionadas con el diseño observacional prospectivo y la falta de grupo control. Estos aspectos y el corto seguimiento de los pacientes, difícil de interpretar los hallazgos y su aplicabilidad a pacientes con DMT2 seguidos en otros centros. Sin embargo, aunque se deben realizar estudios futuros en grupos más grandes de pacientes para confirmar estos hallazgos, el estudio proporciona información que puede ser útil para el manejo de una situación clínica común y mal tratada.,
En conclusión, el presente estudio demostró que un programa ambulatorio de 9 horas permitió a pacientes con DM2 de larga duración mal controlados con otros regímenes de insulina cambiar a un régimen de insulina bolo basal. También confirmamos que el régimen de insulina bolo-basal es eficaz, seguro y no altera la calidad de vida en este subgrupo de pacientes con DMT2. Por lo tanto, la terapia de bolo basal podría ofrecerse a sujetos con DMT2 controlados inadecuadamente con otras estrategias de insulina.
conflicto de intereses
Irene Vinagre ha recibido honorarios de conferencias de Eli Lilly, Novo Nordisk y Sanofi Aventis., Antonio Pérez ha recibido honorarios de conferencias y conferencias de Eli Lilly, Novo Nordisk y Sanofi Aventis.