Introducción
la finalización del Proyecto Genoma Humano fue un hito relevante para el Conocimiento médico, proporcionando la información necesaria para comprender las características únicas de cada individuo.1 la consecuencia lógica de este conocimiento sería poder aplicar pruebas diagnósticas y tratamientos específicos a cada paciente en base a su información genética individual. Esta nueva forma de atención médica se llama medicina personalizada.,2 sin embargo, a pesar del gran progreso que ha llevado al conocimiento del genoma humano, su traducción en diagnósticos y tratamientos personalizados ha sido menor de lo esperado. En la actualidad, se están dando pasos en esta dirección con dos iniciativas importantes: la biología de sistemas3 y la farmacogenética.,4 El objetivo final de estas iniciativas es desarrollar una práctica médica adaptada a las características de cada individuo que pueda predecir el inicio o curso de una enfermedad en particular, permitir que se establezcan estrategias de prevención adecuadas y, finalmente, permitir que el paciente participe en la toma de decisiones. Esto se ha llamado medicina P4.5
la fibrosis quística (FQ) sigue siendo la enfermedad genética más común y letal entre los caucásicos., Se presenta a una tasa de 1 en 2500-6000 recién nacidos, dependiendo de la región y el origen étnico, y en una proporción de portadores sanos, que varía entre 1:20 y 37.6 en España, gracias a la introducción progresiva de programas de cribado neonatal en las diferentes comunidades, ahora se observa una incidencia de FQ menor de lo que se estimaba anteriormente en 2009, es decir, 1/4430 nacidos vivos en Galicia, 1/4339 en Castilla y León, 1/5376 en Murcia, 1/5840 en Cataluña, y 1/6602 en Baleares.7 se estima que hay 70000 enfermos de FQ en todo el mundo.,8 la enfermedad es causada por mutaciones en el gen que codifica la proteína reguladora del regulador de la conductancia transmembrana de la fibrosis quística (CFTR), un canal de cloruro involucrado en la liberación de trifosfato de adenosina y la regulación de otros canales de transporte iónico. Esta proteína se expresa en las células epiteliales respiratorias, el páncreas, el tracto biliar, las glándulas sudoríparas y el sistema genitourinario., Su alteración conduce a una anormalidad en el transporte iónico, por lo que los pacientes producen moco espeso y pegajoso que obstruye los conductos del órgano donde se encuentra y por lo tanto la alteración presenta efectos multisistémicos que determinan el amplio rango de manifestaciones clínicas de la FQ. A pesar de los importantes avances en el tratamiento de la FQ que han dado lugar a una mayor supervivencia (la mediana actual se estima en 37,5 años9),todavía queda un largo camino por recorrer para garantizar que los pacientes con FQ tengan una cantidad y calidad de vida similar a la de los sujetos sin la enfermedad., En este contexto, son necesarios nuevos tratamientos para disminuir la morbilidad y aumentar la supervivencia.
la FQ es un ejemplo de una enfermedad bien posicionada para aprovechar la medicina personalizada. Por un lado, es una enfermedad monogénica, causada por las mutaciones en un gen específico. La fisiopatología de la entidad está bien caracterizada y las dianas terapéuticas son claras. Además, el diagnóstico de la enfermedad requiere pruebas genéticas para la identificación del tipo de enfermedad, por lo que se determina el defecto genético exacto en cada caso.,10
en la actualidad, dos enfoques muy diferentes están dirigidos a corregir el defecto básico: la terapia génica, dirigida a corregir la alteración genética, y la terapia molecular, dirigida a corregir el defecto funcional a nivel proteico. El enfoque de la terapia génica es la introducción de copias génicas normales en las vías respiratorias de los pacientes con FQ. Implica la inserción de un vector viral recombinante, cuyo ADN ha sido extraído y reemplazado por el nuevo ADN terapéutico. El vector viral sirve como un vehículo para insertar el nuevo ADN en la célula diana., Varios tipos de virus, como adenovirus o lentivirus, se han utilizado hasta la fecha. Además, también se han desarrollado partículas no virales, como nanopartículas capaces de insertar ADN.11 Sin embargo, los resultados hasta ahora han sido pobres, porque la duración de la expresión del gen introducido fue corta con ambos tipos de vectores.12 El Consorcio de terapia génica del Reino Unido está desarrollando un ensayo clínico de fase II para evaluar la eficacia clínica de un vector de ADN plasmídico/liposomal optimizado.13 el objetivo de reclutamiento es de 130 pacientes y se esperan resultados en 2014 (NCT01621867).,14
por otro lado, la terapia dirigida a restaurar la función de la proteína CFTR ha sido más exitosa. En los últimos años, los resultados están empezando a venir a través de medicamentos que actúan directamente sobre la proteína CFTR. De hecho, en enero de 2012, el primer medicamento para corregir defectos de mutación Gly551Asp se comercializó en los Estados Unidos. En los siguientes apartados revisaremos la información disponible sobre el progreso de la medicina personalizada para la FQ y los tratamientos disponibles destinados a corregir el defecto que causa la enfermedad a nivel proteico., En esta revisión se utilizará la nomenclatura utilizada para la descripción de las mutaciones del gen CFTR desarrolladas por la Human Genome Variation Society15.
mutaciones y defecto proteico
la FQ es una enfermedad hereditaria autosómica recesiva, por lo que la mutación debe estar presente en ambas copias del gen CFTR para ser afectada. Hasta la fecha, se han identificado más de 1900 mutaciones del gen CFTR asociadas con la enfermedad en la secuencia codificante, ARN mensajero u otros elementos. Las mutaciones en el gen CFTR están disponibles para consulta en la base de datos de mutaciones de Fibrosis Quística.,16 La primera mutación descrita, y la más común en todo el mundo, es Phe508del, pero hay otras mutaciones específicas con frecuencia variable entre diferentes grupos étnicos. En España, La frecuencia media de la mutación Phe508del se sitúa entre el 50% y el 60% de todos los cromosomas estudiados, el segundo más frecuente es el Gly542X con un 4-8%, seguido de Asn1303Lys en un 2-4% de los casos. Las mutaciones descritas hasta la fecha se clasifican en seis tipos o clases según el mecanismo causante de la enfermedad.17 estos tipos de mutaciones se resumen en la Fig. 1., Las mutaciones de clase I conducen a un codón de parada prematuro en el ARN mensajero que impide la traducción de la proteína completa. Por lo tanto, la proteína producida es corta y no funciona. Las mutaciones de clase II codifican una proteína estructuralmente anormal y mal plegada que es eliminada por el retículo endoplásmico antes de llegar a la superficie celular. La mutación más común en la FQ, Phe508del, pertenece a este grupo. En el caso de mutaciones en las clases III A VI, las proteínas alcanzan la superficie celular, pero no funcionan correctamente. Las mutaciones de clase III causan una disminución de la activación del canal, por lo que los canales permanecen cerrados., Las mutaciones de clase IV causan una disminución en la conductancia iónica a través del canal. Las mutaciones de clase V codifican proteínas menores que resultan en una cantidad reducida de CFTR en la superficie celular, de modo que ocurre una cierta función, pero a un nivel reducido. Finalmente, las mutaciones de clase VI conducen a una vida media acortada debido a la inestabilidad de la proteína y también pueden dañar la regulación de los canales CFTR vecinos en la superficie celular.
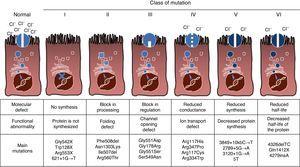
tipos de mutaciones en la fibrosis quística.
CFTR Moduladores
Tres clases principales se han identificado en el desarrollo de fármacos para la reparación de la proteína CFTR.11 el primer grupo son supresores de codones de parada prematuros (mutaciones de clase I). Estos medicamentos impiden la identificación de este codón de parada prematura, por lo que la síntesis de proteínas puede continuar hasta su finalización. El segundo grupo son los correctores CFTR. Estos compuestos están diseñados para corregir defectos en el transporte de proteínas plegadas (mutaciones de clase II) a la membrana celular, donde puede funcionar casi normalmente., El tercer grupo consiste en los llamados potenciadores CFTR. Estos son fármacos diseñados para atacar la proteína CFTR en la superficie celular con el fin de mejorar su función. Por lo tanto, estos potenciadores pueden actuar sobre las mutaciones de clase III, IV, V y VI. Actualmente, se están investigando numerosas moléculas que utilizan estos diferentes mecanismos, una de las cuales ya ha llegado al mercado: Ivacaftor (VX-770) es un potenciador CFTR aprobado en los EE.UU. en enero de 2012 para el tratamiento de pacientes con FQ mayores de 6 años que tienen la mutación Gly551Asp.,
tratamientos con mutaciones de clase I
aproximadamente el 10% de los casos de FQ son causados por mutaciones de clase I. Los primeros fármacos utilizados para esta clase fueron los aminoglucósidos. Hace varios años, se informó que la gentamicina tiene la capacidad de enmascarar el codón de parada prematuro que impide la síntesis de la proteína CFTR. Esto se consigue mediante la inserción de un aminoácido que permite al ribosoma seguir leyendo el gen, produciendo una proteína de longitud completa. Estudios preclínicos demostraron que la proteína podía ser sintetizada en un modelo de ratón y el 35% de la función proteica fue recuperada in vitro.,18,19 el efecto de la administración intravenosa de gentamicina se evaluó en dos estudios de pacientes con FQ con varios tipos de mutaciones de clase I. Uno fue realizado en los EE.UU. en cinco pacientes, 20 y otro incluyó 18 pacientes en Francia.21 sin embargo, aunque la respuesta fue positiva, los resultados variaron ampliamente, por lo que el beneficio no fue universal. Además, los problemas de toxicidad con aminoglucósidos contribuyeron a un perfil desfavorable.
una alternativa sintética es el atalureno (PTC124; PTC Therapeutics, South Plainfield, NJ, USA)., Esta es una molécula diseñada para permitir que los ribosomas lean la información genética mientras «omiten» el codón de parada prematuro, produciendo una proteína CFTR funcional.22 la farmacocinética de atalureno se ha demostrado en modelos animales y en ensayos de fase II. En dos pequeños estudios preliminares,23,24 un grupo de pacientes con FQ tratados por vía oral con ataluren mostraron una mejoría de las alteraciones electrofisiológicas de la enfermedad, con un aumento en el número de células en la nariz que expresan la proteína en su superficie., Posteriormente, otro pequeño estudio de 19 pacientes evaluó diferentes dosis de atalureno administradas por vía oral cada 8 horas, con mejoras en la actividad CFTR y los parámetros clínicos y un buen perfil de seguridad.25 los resultados de un ensayo clínico de fase III de atalureno que aún no se habían publicado formalmente se comunicaron en la Conferencia Norteamericana sobre Fibrosis Quística de 2012. Un total de 238 pacientes mayores de 6 años fueron aleatorizados para recibir atalureno 10, 10, 20 mg/kg o placebo cada 8 horas durante 48 semanas., No hubo diferencias significativas en el VEF1 de atalureno frente a placebo después de 48 semanas de tratamiento (-2,5% de atalureno frente a -5,5% de placebo, P=ns). Cuando se estratificó según el uso crónico de antibióticos nebulizados, hubo una diferencia del 6,7% en el cambio medio después de 48 semanas a favor de atalureno para los pacientes que no estaban en tratamiento con tobramicina, mientras que no hubo diferencia en el cambio del FEV1 en los que recibieron tobramicina nebulizada. Algo similar ocurrió con el porcentaje de exacerbaciones, donde la diferencia entre ambos grupos fue significativa., Cuando se estratificaron, los pacientes del grupo de atalureno que no recibían tobramicina nebulizada mostraron una disminución porcentual de las exacerbaciones del 43% en comparación con el grupo de placebo. La diferencia de potencial Nasal y las pruebas de cloruro en el sudor no mostraron diferencia entre los grupos, independientemente del uso de antibióticos nebulizados. Los autores concluyeron que los beneficios eran mayores en pacientes que no recibían tratamiento antibiótico crónico con aminoglucósido nebulizado, especulando que la tobramicina y el atalureno interactuaban a nivel ribosomal, produciendo antagonismo cuando se usaban simultáneamente.,26
tratamientos con mutaciones de clase II
Las mutaciones de clase II, siendo la mutación más frecuente de la enfermedad (Phe508del), están presentes en un gran número de pacientes con FQ, convirtiéndolos en un objetivo primario en la investigación de la FQ. Se han estudiado varias moléculas, la mayoría de las cuales han sido desarrolladas por Vertex Pharmaceuticals Inc. El primer compuesto corrector, lumacaftor (VX-809), mostró una buena eficacia in vitro, mejorando el transporte de cloruro en un 14%.,27 Sin embargo, los resultados fueron algo decepcionantes en los pacientes, ya que las mejoras en la concentración de cloruro en el sudor fueron muy pequeñas (7mmol/l) y no hubo cambios en el potencial nasal.28
los efectos del potenciador CFTR ivacaftor (VX-770), un fármaco para las mutaciones de clase III (Ver descripción a continuación), también se han investigado en pacientes homocigotos para Phe508del. Los resultados del estudio DISCOVER muestran que ivacaftor no se asocia con una mejora significativa del FEV1, la calidad de vida o el número de exacerbaciones frente al placebo.,29
dado que lumacaftor puede ayudar a la administración de Phe508del-CFTR a la superficie celular e ivacaftor aumenta el tiempo de apertura y la conducción de cloruro a través de la célula epitelial, la mejora del defecto subyacente de Phe508del puede ser posible con la combinación de ambas moléculas. Los estudios in vitro de ivacaftor y lumacaftor combinados en epitelios respiratorios con mutación Phe508del han demostrado que lumacaftor aumenta el transporte de cloruro de CFTR en un 15% por sí solo, y cuando se añade ivacaftor, el transporte aumenta a casi un 30%., Esta combinación de fármacos se ha investigado en un estudio de fase II en pacientes con mutación Phe508del. Aún no se han publicado los resultados completos, pero los datos iniciales sugieren un efecto beneficioso sobre la función pulmonar en la Fe508del homocigótica, pero no en la heterocigosis.30 se están desarrollando dos ensayos clínicos en pacientes homocigotos de 12 años o más para la mutación Phe508del para evaluar la combinación de ivacaftor y lumacaftor; estos son los estudios TRAFFIC (NCT01807923)31 y TRANSPORT (nct01807949)32. Los resultados podrían permitir que aproximadamente la mitad de la población con FQ recibiera terapia moduladora con CFTR., Sin embargo, se necesitan estudios para evaluar el efecto de la terapia combinada en individuos heterocigotos Phe508del.
otra alternativa es el compuesto corrector VX-661, y los estudios están actualmente en curso. Su eficacia se está probando sola y en combinación con ivacaftor (VX-770) y los resultados estarán pronto disponibles (NCT01531673).
tratamientos con mutaciones de clase III
Ivacaftor (VX-770) es un potenciador CFTR que modula la función de la proteína anormal.,34 esta molécula fue diseñada originalmente para mejorar la función CFTR en cultivos de células epiteliales respiratorias que portan una sola mutación Gly551Asp.34 es el primer fármaco aprobado en los EE.UU. y Europa para el tratamiento de la FQ en pacientes portadores de la mutación Gly551Asp. Después de demostrar in vitro la capacidad de ivacaftor para mejorar el transporte de cloruro a través de la membrana celular, se llevaron a cabo los primeros ensayos de fase II con 39 pacientes.En este estudio, la función de la proteína CFTR mejoró tres días después de iniciar el tratamiento, alcanzando concentraciones de cloruro en el sudor de hasta niveles normales., Con estos resultados, se realizaron otros dos estudios clínicos: el estudio STRIVE, en 144 pacientes de 12 años o más36 y el estudio ENVISION, en el que participaron 52 niños de entre 6 y 11 años de edad.Ambos estudios incluyeron pacientes con al menos una mutación Gly551Asp y FEV1 entre el 40% y el 105% que fueron seguidos inicialmente durante un período de 14 días y luego aleatorizados para recibir 150 mg de ivacaftor oral o placebo dos veces al día durante un período de 48 semanas., Después de completar 48 semanas de tratamiento, los pacientes tuvieron la oportunidad de Continuar en un estudio longitudinal abierto, el estudio PERSIST (nct01117012),38 durante 96 semanas.
en STRIVE, los pacientes del grupo de ivacaftor tuvieron una mejoría del 10,6% en el FEV1 (variable principal) a partir del día 15 de tratamiento, que se mantuvo durante el estudio de 48 semanas. Además, se observó una disminución de la concentración de cloruro en el sudor (Media: -48,7 mmol/L), con una mejora de la calidad de vida, una reducción del 55% en las exacerbaciones y un aumento de peso de 2,7 kg.,
los resultados del estudio ENVISION coinciden en gran medida con los del estudio en adolescentes y adultos, con la diferencia de que la calidad de vida no alcanzó diferencia estadística. Los efectos adversos observados con mayor frecuencia en el grupo de tratamiento en los estudios STRIVE y ENVISION fueron infecciones del tracto respiratorio superior, congestión nasal, dolor de garganta, mareos y erupción cutánea., Los resultados preliminares después de las primeras 12 semanas del estudio PERSIST revelan que las mejoras en la función pulmonar (FEV1), los síntomas respiratorios y el aumento de peso en los pacientes tratados con ivacaftor se mantienen durante este período. Además, el subgrupo de pacientes que cambiaron de placebo a ivacaftor al inicio del estudio PERSIST experimentó una mejoría del 10,8% en el FEV1 a los 15 días y del 13% a las 12 semanas, junto con una reducción de las exacerbaciones.,
a pesar de los buenos resultados con ivacaftor en el tratamiento de la mutación Gly551Asp en niños mayores de 6 años y adultos a las 48 semanas, algunos problemas siguen sin resolverse. En primer lugar, el medicamento no se ha probado en niños menores de 6 años. Sin embargo, parece sensato corregir el defecto antes de que ocurra el daño irreversible, considerando que la afectación pulmonar comienza antes de los seis años. Un ensayo en este rango de edad está actualmente en curso (NCT01705145).40 en segundo lugar, otra alternativa sería probar también otras mutaciones de clase III., En este sentido, los estudios in vitro sobre otras nueve mutaciones han mostrado resultados muy similares41, por lo que es razonable esperar resultados similares en los pacientes. Hay un ensayo clínico de fase III en curso en pacientes mayores de 6 años con otras mutaciones de clase III (estudios KONTINUE y KONNECTION; NCT01614470).42,43 en tercer lugar, aunque no se dispone de tratamiento para el resto de las clases de mutación (IV–VI), los Potenciadores de CFTR pueden ser igualmente beneficiosos en estos casos., Se está llevando a cabo un ensayo clínico en este sentido, evaluando la eficacia de ivacaftor en la mutación Arg117His clase IV (estudio KONDUCT; nct01614457).Por último, aún no se ha establecido la eficacia y la seguridad a largo plazo de ivacaftor más allá de las 48 semanas. El estudio observacional G551D (GOAL; NCT01521338)45 es un estudio observacional en pacientes mayores de 6 años que recibieron ivacaftor., Su objetivo es informar sobre la eficacia y seguridad del ivacaftor a largo plazo, junto con otros resultados de interés que incluyen mediadores inflamatorios en esputo, aclaramiento mucociliar y pH gastrointestinal. los resultados se esperan a finales de 2013.
conclusiones
la FQ es un ejemplo de una enfermedad bien posicionada para aprovechar la medicina personalizada. En la actualidad, dos enfoques muy diferentes apuntan a corregir el defecto básico: la terapia génica dirigida a corregir la alteración genética, y la terapia con moléculas dirigida a corregir el defecto funcional a nivel proteico., Esta última está empezando a mostrar resultados prometedores para varias moléculas en desarrollo, y una de ellas (ivacaftor) ya se comercializa para la mutación Gly551Asp clase III, con excelentes resultados en niños mayores de 6 años, adolescentes y adultos. El objetivo final es proporcionar tratamientos correctores y potenciadores para todos los pacientes con FQ independientemente de su mutación. A medida que aparecen los resultados de estas y otras moléculas nuevas, es probable que se necesite una molécula o combinación específica para cada paciente, dependiendo de sus mutaciones existentes., En cualquier caso, el futuro es prometedor, y se han dado pasos importantes para obtener un tratamiento que actúe efectivamente sobre la causa de esta enfermedad.
conflictos de intereses
los autores declaran no tener conflictos de intereses.