mnoho onemocnění ovlivňuje funkci ledvin napadením glomerulů, malých jednotek v ledvinách, kde se čistí krev. Glomerulární onemocnění zahrnují mnoho podmínek s řadou genetických a environmentálních příčin, ale spadají do dvou hlavních kategorií:
- Glomerulonefritidy popisuje zánět membrány tkáně v ledvinách, která slouží jako filtr, oddělující odpady a další tekutiny z krve.
- glomeruloskleróza popisuje zjizvení nebo vytvrzení malých krevních cév v ledvinách.,
ačkoli glomerulonefritida a glomeruloskleróza mají různé příčiny, mohou oba vést k selhání ledvin.
jaké jsou ledviny a co dělají?
obě ledviny jsou orgány ve tvaru fazole umístěné těsně pod hrudní klecí, jedna na každé straně páteře. Každý den, dvě ledviny filtr o 120 až 150 litrů krve produkovat o 1 až 2 litry moči, který se skládá z odpady a další tekutiny.
krev vstupuje do ledvin přes tepny, které se rozvětvují uvnitř ledvin do malých shluků smyčkových krevních cév., Každý klastr se nazývá glomerulus, který pochází z řeckého slova znamenajícího filtr. Množné číslo slova je glomeruli. V každé ledvině je přibližně 1 milion glomerulů nebo filtrů. Glomerulus je připojen k otevření malé trubice pro sběr tekutin zvané tubul. Krev je filtrována v glomerulu a extra tekutina a odpad přecházejí do tubulu a stávají se močí. Nakonec moč vytéká z ledvin do močového měchýře přes větší zkumavky zvané močovody.,
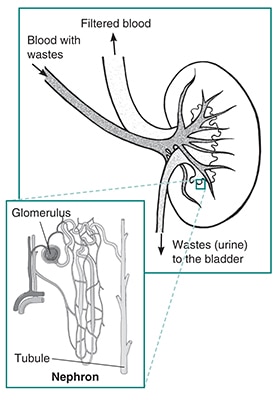
každá jednotka glomerulus-and-tubule se nazývá nefron. Každá ledvina se skládá z asi 1 milionu nefronů. U zdravých nefronů umožňuje glomerulární membrána, která odděluje krevní cévu od tubulu, odpadní produkty a další vodu přecházet do tubulu při zachování krevních buněk a bílkovin v krevním řečišti.,
jak glomerulární onemocnění interferují s funkcí ledvin?
glomerulární onemocnění poškozují glomeruly, nechávají bílkoviny a někdy i červené krvinky unikat do moči. Někdy glomerulární onemocnění také narušuje clearance odpadních produktů ledvinami, takže se začínají budovat v krvi. Kromě toho může ztráta krevních proteinů, jako je albumin v moči, vést k poklesu jejich hladiny v krevním řečišti. V normální krev, albumin chová jako houba, kreslení přebytečné tekutiny z těla, do krevního oběhu, kde zůstává až do ledviny odstranit., Ale když albumin uniká do moči, krev ztrácí schopnost absorbovat extra tekutinu z těla. Tekutina se může hromadit mimo oběhový systém v obličeji, rukou, nohou nebo kotnících a způsobit otoky.
jaké jsou příznaky glomerulárního onemocnění?,
známky a příznaky glomerulární onemocnění patří
- albuminurie: velké množství bílkovin v moči
- hematurie: krev v moči
- snížená glomerulární filtrace: neefektivní filtrování odpad z krve
- hypoproteinémie: nízký krevní bílkoviny
- edém: otoky v některých částech těla
Jeden nebo více z těchto příznaků může být první známkou onemocnění ledvin. Ale jak byste například věděli, zda máte proteinurie? Než se podíváte na lékaře, nemusíte., Některé z těchto příznaků však mají příznaky nebo viditelné projevy:
- proteinurie může způsobit pěnivou moč.
- krev může způsobit růžovou nebo kolovou barvu moči.
- edém může být zřejmý v rukou a kotnících, zejména na konci dne nebo kolem očí, například při probuzení ráno.
jak je diagnostikováno glomerulární onemocnění?
pacienti s glomerulárním onemocněním mají významné množství bílkovin v moči, které mohou být označovány jako „nefrotický rozsah“, pokud jsou hladiny velmi vysoké., Červené krvinky v moči jsou častým nálezem, zejména u některých forem glomerulárního onemocnění. Analýza moči poskytuje informace o poškození ledvin uvedením hladin bílkovin a červených krvinek v moči. Krevní testy měří hladiny odpadních produktů, jako je kreatinin a močovinový dusík, aby se zjistilo, zda je narušena filtrační kapacita ledvin. Pokud tyto laboratorní testy naznačují poškození ledvin, může lékař doporučit ultrazvuk nebo rentgen, aby zjistil, zda je tvar nebo velikost ledvin abnormální. Tyto testy se nazývají renální zobrazování., Ale od té doby, glomerulární onemocnění způsobuje problémy na buněčné úrovni, lékař vám pravděpodobně také doporučil biopsie ledviny—postup, ve kterém jehly se používá k extrakci malé kousky tkáně na vyšetření s různými typy mikroskopů, z nichž každá ukazuje jiný aspekt tkáně. Biopsie může být užitečná při potvrzení glomerulárního onemocnění a identifikaci příčiny.
co způsobuje glomerulární onemocnění?
řada různých onemocnění může mít za následek glomerulární onemocnění., Může to být přímý výsledek infekce nebo léku toxického pro ledviny, nebo může být důsledkem onemocnění, které postihuje celé tělo, jako je diabetes nebo lupus. Mnoho různých druhů onemocnění může způsobit otok nebo zjizvení nefronu nebo glomerulu. Někdy je glomerulární onemocnění idiopatické, což znamená, že se vyskytuje bez zjevného přidruženého onemocnění.
níže uvedené kategorie se mohou překrývat: to znamená, že onemocnění může patřit do dvou nebo více kategorií., Například, diabetická nefropatie je forma glomerulární onemocnění, které mohou být umístěny ve dvou kategoriích: systémová onemocnění, vzhledem k tomu, diabetes sám o sobě je systémové onemocnění, a sklerotické onemocnění, protože konkrétní poškození ledvin je spojeno s zjizvení.
Autoimunitní Onemocnění
Když imunitní systém těla funguje správně, vytváří protein-jako látky zvané protilátky a imunoglobuliny, aby chránit tělo před invazní organismy., Při autoimunitním onemocnění vytváří imunitní systém autoprotilátky, což jsou protilátky nebo imunoglobuliny, které napadají samotné tělo. Autoimunitní onemocnění mohou být systémová a postihují mnoho částí těla, nebo mohou postihnout pouze specifické orgány nebo oblasti.
systémový lupus erythematodes (SLE) postihuje mnoho částí těla: především kůži a klouby, ale také ledviny., Protože ženy jsou více pravděpodobné, že k rozvoji SLE než muži, někteří vědci se domnívají, že sex-spojený genetický faktor může hrát roli při vytváření osoby náchylné, i když virová infekce, také byl zapletený jako spouštěcí faktor. Lupus nefritida je název pro onemocnění ledvin způsobené SLE, a to nastane, když autoprotilátky formě, nebo jsou uloženy v glomerulech, což způsobuje zánět. V konečném důsledku může zánět způsobit jizvy, které brání správnému fungování ledvin., Konvenční léčbě lupus nefritidy zahrnuje kombinaci dvou léků, cyklofosfamid, cytotoxická látka, která potlačuje imunitní systém, a prednisolon, kortikosteroidy se používají ke snížení zánětu. Namísto cyklofosfamidu byl použit novější imunosupresiv, mychofenolát mofetil (MMF). Předběžné studie naznačují, že fond peněžního trhu může být stejně účinný jako cyklofosfamid a má mírnější vedlejší účinky.
Anti-GBM (goodpastureův) onemocnění zahrnuje autoprotilátek, které se specificky zaměřuje na ledviny a plíce., Často je první známkou toho, že pacienti mají autoprotilátko, když vykašlávají krev. Ale poškození plic u Goodpasture syndromu je obvykle povrchní ve srovnání s progresivním a trvalým poškozením ledvin. Goodpasture syndrom je vzácný stav, který postihuje většinou mladé muže, ale také se vyskytuje u žen, dětí a starších dospělých. Léčba zahrnuje imunosupresivní léky a terapii čištění krve zvanou plazmaferéza, která odstraňuje autoprotilátky.,
IgA nefropatie je forma glomerulární nemoc, která vzniká, když imunoglobulinu A (IgA) forem vkladů v glomerulech, kde se vytvoří zánět. IgA nefropatie nebyla rozpoznána jako příčina glomerulárního onemocnění až do konce šedesátých let, kdy byly vyvinuty sofistikované bioptické techniky, které by mohly identifikovat ložiska IgA v ledvinové tkáni.
nejčastějším příznakem IgA nefropatie je krev v moči, ale často se jedná o tiché onemocnění, které může být po mnoho let nezjištěno., Tichá povaha onemocnění ztěžuje určení, kolik lidí je v raných stádiích IgA nefropatie, kdy jsou specifické lékařské testy jediným způsobem, jak je zjistit. Odhaduje se, že toto onemocnění je nejčastější příčinou primární glomerulonefritidy—to znamená glomerulární onemocnění, které není způsobeno systémovým onemocněním, jako je lupus nebo diabetes mellitus. Zdá se, že postihuje muže více než ženy., Přestože se IgA nefropatie vyskytuje ve všech věkových skupinách, mladí lidé zřídka vykazují známky selhání ledvin, protože onemocnění obvykle trvá několik let, než postoupí do fáze, kdy způsobuje detekovatelné komplikace.
Žádná léčba se doporučuje pro včasné nebo mírných případech IgA nefropatie, kdy pacient má normální krevní tlak a méně než 1 gram bílkoviny v 24-hodinové moči. Pokud proteinurie přesahuje 1 gram / den, léčba je zaměřena na ochranu funkce ledvin snížením proteinurie a kontrolou krevního tlaku., Krevní tlak léky—inhibitory angiotensin—konvertujícího enzymu (inhibitory ACE) nebo blokátory receptorů angiotensinu (o arb)—které blokují hormon zvaný angiotenzin jsou nejvíce efektivní na dosažení těchto dvou cílů současně.
dědičná nefritida-Alportův syndrom
primárním ukazatelem Alportova syndromu je rodinná anamnéza chronického glomerulárního onemocnění, i když může také zahrnovat poškození sluchu nebo zraku. Tento syndrom postihuje muže i ženy, ale u mužů je pravděpodobnější chronické onemocnění ledvin a smyslová ztráta., Muži s Alportovým syndromem obvykle nejprve vykazují důkaz renální insuficience ve svých dvaceti letech a dosahují celkového selhání ledvin ve věku 40 let. Ženy mají zřídka významné poškození ledvin a ztráta sluchu může být tak mírná, že může být detekována pouze testováním se speciálním zařízením. Obvykle muži mohou nemoc předat pouze svým dcerám. Ženy mohou nemoc přenášet buď na své syny, nebo na své dcery. Léčba se zaměřuje na kontrolu krevního tlaku pro udržení funkce ledvin.,
glomerulární onemocnění související s infekcí
glomerulární onemocnění se někdy rychle rozvíjí po infekci v jiných částech těla.
akutní post-streptokoková glomerulonefritida (PSGN) se může objevit po epizodě strep krku nebo ve vzácných případech impetigo (kožní infekce). Streptococcus bakterie nenapadají ledvin přímo, ale infekce může stimulovat imunitní systém k nadprodukci protilátek, které kolují v krvi a nakonec se usazují v glomerulech, což způsobuje poškození., PSGN může způsobit náhlé příznaky otoku (edému), snížený výkon moči (oligurie) a krev v moči (hematurie). Testy ukazují velké množství bílkovin v moči a zvýšené hladiny kreatininu a močovinového dusíku v krvi, což naznačuje sníženou funkci ledvin. Vysoký krevní tlak často doprovází sníženou funkci ledvin u tohoto onemocnění.
PSGN je nejčastější u dětí ve věku od 3 do 7 let, i když může udeřit v jakémkoli věku a nejčastěji postihuje chlapce. Trvá jen krátkou dobu a obvykle umožňuje ledvinám zotavit se., V několika případech však může být poškození ledvin trvalé, což vyžaduje dialýzu nebo transplantaci, která nahradí funkci ledvin.
Bakteriální endokarditida, infekce tkání uvnitř srdce, je také spojena s následným glomerulární onemocnění. Vědci si nejsou jisti, zda jsou renální léze, které se tvoří po srdeční infekci, způsobeny výhradně imunitní odpovědí nebo zda nějaký jiný mechanismus onemocnění přispívá k poškození ledvin. Léčba infekce srdce je nejúčinnějším způsobem minimalizace poškození ledvin. Endokarditida někdy způsobuje chronické onemocnění ledvin (CKD).,
HIV, virus, který vede k AIDS, může také způsobit glomerulární onemocnění. Mezi 5 a 10 procent lidí s HIV zkušenosti selhání ledvin, a to i před vypracováním full-foukané AIDS. Nefropatie spojená s HIV obvykle začíná těžkou proteinurií a postupuje rychle (do jednoho roku od detekce) k úplnému selhání ledvin. Vědci hledají terapií, které mohou zpomalit nebo zvrátit tento rychlému zhoršení funkce ledvin, ale některé možné řešení zahrnující imunosuprese jsou riskantní, protože pacientů již ohrožena imunitní systém.,
sklerotická onemocnění
glomeruloskleróza je zjizvení (skleróza) glomerulů. V několika sklerotických podmínkách je zodpovědné systémové onemocnění, jako je lupus nebo diabetes. Glomeruloskleróza je způsobena aktivací glomerulárních buněk k produkci jizev. To může být stimulován molekuly zvané růstové faktory, které mohou být vyrobeny glomerulární buňky samy o sobě, nebo může být uvedena do glomerulu do cirkulující krve, které vstupuje do glomerulární filtr.,
diabetická nefropatie je hlavní příčinou glomerulárního onemocnění a celkového selhání ledvin ve Spojených státech. Onemocnění ledvin je jedním z několika problémů způsobených zvýšenou hladinou glukózy v krvi, což je ústřední rys diabetu. Kromě zjizvení ledvin se zdá, že zvýšené hladiny glukózy zvyšují rychlost průtoku krve do ledvin, zatěžují filtrační glomeruly a zvyšují krevní tlak.
diabetická nefropatie obvykle trvá mnoho let., Lidé s diabetem mohou zpomalit poškození ledvin kontrolou hladiny glukózy v krvi zdravým jídlem s mírným příjmem bílkovin, fyzickou aktivitou a léky. Lidé s diabetem by měli být také opatrní, aby udrželi krevní tlak na úrovni pod 140/90 mm Hg, pokud je to možné. Krevní tlak léky zvané inhibitory ACE a o arb jsou zvláště účinné při minimalizaci poškození ledvin a jsou nyní často předepisován ke kontrole krevního tlaku u pacientů s diabetem a u pacientů s mnoha forem onemocnění ledvin.,
Fokální segmentální glomeruloskleróza (FSGS) popisuje jizvení v rozptýlených oblastech ledvin, obvykle omezuje na jednu část glomerulu a menšina glomerulů v postižené oblasti. FSGS může být důsledkem systémové poruchy nebo se může vyvinout jako idiopatické onemocnění ledvin bez známé příčiny. Proteinurie je nejčastějším příznakem FSGS, ale protože proteinurie je spojena s několika dalšími stavy ledvin, lékař nemůže diagnostikovat FSGS na základě samotné proteinurie., Biopsie může potvrdit přítomnost glomerulárního zjizvení, pokud je tkáň odebrána z postižené části ledvin. Nalezení postižené části je však otázkou náhody, zejména na počátku procesu onemocnění, kdy mohou být léze rozptýleny.
potvrzení diagnózy FSGS může vyžadovat opakované biopsie ledvin. Příjezd k diagnóze idiopatické FSGS vyžaduje identifikaci fokální zjizvení a eliminaci možných systémových příčin, jako je diabetes nebo imunitní odpověď na infekci. Vzhledem k tomu, že idiopatická FSGS je z definice neznámou příčinou, je obtížné ji léčit., Nebyl nalezen žádný univerzální lék a většina pacientů s fsgs postupuje k selhání ledvin po dobu 5 až 20 let. Někteří pacienti s agresivní formou FSGS dosáhnou selhání ledvin za 2 až 3 roky. Zdá se, že léčba zahrnující steroidy nebo jiné imunosupresivní léky pomáhá některým pacientům snížením proteinurie a zlepšením funkce ledvin. Tato léčba je však prospěšná pouze menšině těch, u nichž jsou vyzkoušeny, a někteří pacienti mají v důsledku toho ještě horší funkci ledvin. ACE inhibitory a ARB mohou být také použity v FSGS ke snížení proteinurie., Léčba by se měla zaměřit na kontrolu krevního tlaku a hladiny cholesterolu v krvi, faktorů, které mohou přispět k zjizvení ledvin.
Další Glomerulární Onemocnění
Membranózní nefropatie, také volal membranózní glomerulopatie, je druhou nejčastější příčinou nefrotického syndromu (proteinurie, otoky, vysoký cholesterol) v USA dospělých po diabetické nefropatii. Diagnostika membránové nefropatie vyžaduje biopsii ledvin, která odhaluje neobvyklé usazeniny imunoglobulinu G a komplementu C3, látky vytvořené imunitním systémem těla., Plně 75 procent případů je idiopatických, což znamená, že příčina onemocnění není známa. Zbývajících 25 procent případů je výsledkem jiných onemocnění, jako je systémový lupus erythematodes, infekce hepatitidou B nebo hepatitidou C nebo některé formy rakoviny. Farmakoterapie zahrnující penicilamin, zlato nebo kaptopril byly také spojeny s membránovou nefropatií., O 20 až 40 procent pacientů s membranózní nefropatie pokrok, obvykle během desítek let, na selhání ledvin, ale většina pacientů zkušenosti buď kompletní remise nebo pokračující příznaky bez progresivní selhání ledvin. Lékaři nesouhlasí s tím, jak agresivně léčit tento stav, protože asi 20 procent pacientů se zotavuje bez léčby. Inhibitory ACE a ARB se obecně používají ke snížení proteinurie. Další léky ke kontrole vysokého krevního tlaku a edému jsou často vyžadovány. Někteří pacienti mají prospěch ze steroidů, ale tato léčba nefunguje pro každého., Další imunosupresivní léky jsou užitečné pro některé pacienty s progresivním onemocněním.
Minimální změna onemocnění (MCD) je diagnóza v případě, že pacient má nefrotický syndrom a ledviny biopsie odhalí malou nebo žádnou změnu struktury glomerulů nebo okolních tkání při vyšetření pomocí světelného mikroskopu. Mohou být přítomny malé kapky tukové látky nazývané lipid, ale v ledvinách nedošlo k jizvení. MCD se může objevit v jakémkoli věku, ale je nejčastější v dětství., Malé procento pacientů s idiopatickým nefrotickým syndromem nereaguje na steroidní terapii. U těchto pacientů může lékař doporučit dietu s nízkým obsahem sodíku a předepsat diuretikum pro kontrolu edému. Lékař může doporučit použití nesteroidních protizánětlivých léků ke snížení proteinurie. Inhibitory ACE a ARB byly také použity ke snížení proteinurie u pacientů s MCD rezistentním na steroidy., Tito pacienti mohou reagovat na větší dávky steroidů, více dlouhodobé užívání steroidů, nebo steroidů v kombinaci s imunosupresivními léky, jako je chlorambucil, cyklofosfamid nebo cyklosporin.
chronické onemocnění ledvin
většina forem glomerulárního onemocnění se vyvíjí postupně, často nezpůsobuje žádné příznaky po mnoho let. Chronické onemocnění ledvin (CKD) je pomalá, postupná ztráta funkce ledvin. Některé formy CKD lze ovládat nebo zpomalit., Například diabetická nefropatie může být zpožděna přísnou kontrolou hladin glukózy v krvi a použitím ACE inhibitorů a ARB ke snížení proteinurie a kontrole krevního tlaku. Ale CKD nelze vyléčit. Částečná ztráta funkce ledvin znamená, že část nefronů pacienta byla zjizvena a zjizvené nefrony nelze opravit. V mnoha případech vede CKD k selhání ledvin.
jaké jsou selhání ledvin a onemocnění ledvin v konečném stadiu?
selhání ledvin je akutní nebo chronická ztráta 85 procent nebo více funkcí ledvin., Konečné stadium onemocnění ledvin (ESRD) je selhání ledvin, které je léčeno dialýzou nebo transplantací ledvin. V závislosti na formě glomerulárního onemocnění může být funkce ledvin ztracena během několika dnů nebo týdnů nebo se může v průběhu desetiletí pomalu a postupně zhoršovat.
akutní selhání ledvin
několik forem glomerulárního onemocnění způsobuje velmi rychlé zhoršení funkce ledvin. Například PSGN může způsobit závažné příznaky (hematurie, proteinurie, edém) během 2 až 3 týdnů po vzniku bolesti v krku nebo kožní infekce., Pacient může dočasně vyžadovat dialýzu, aby nahradil funkci ledvin. Tato rychlá ztráta funkce ledvin se nazývá akutní selhání ledvin (ARF). Přestože ARF může být život ohrožující, dokud trvá, funkce ledvin se obvykle vrací po léčbě příčiny selhání ledvin. U mnoha pacientů není ARF spojena s žádným trvalým poškozením. Někteří pacienti se však mohou zotavit z ARF a následně vyvinout CKD.,
Selhání Ledvin
zůstat naživu, pacient se selháním ledvin musí jít na dialýzy—hemodialýza nebo peritoneální dialýza—nebo přijetí nové ledviny pomocí transplantace. Pacienti s CKD, kteří se blíží k selhání ledvin, by se měli dozvědět co nejvíce o svých možnostech léčby,aby mohli učinit informované rozhodnutí, až přijde čas. S pomocí dialýzy nebo transplantace mnoho lidí nadále vede plný, produktivní život se selháním ledvin.,
Nefrotický Syndrom
Nefrotický syndrom je onemocnění, vyznačující se velmi vysokou hladinu bílkoviny v moči; nízké hladiny bílkovin v krvi, otoky, zvláště kolem očí, nohy a ruce; a vysoká hladina cholesterolu. Nefrotický syndrom je soubor příznaků, nikoliv onemocnění samo o sobě. Může se vyskytnout u mnoha nemocí, takže prevence se spoléhá na kontrolu nemocí, které ji způsobují., Léčba nefrotického syndromu se zaměřuje na identifikaci a léčbu základní příčiny, pokud je to možné, a snížení vysokého cholesterolu, krevního tlaku a bílkovin v moči prostřednictvím stravy, léků nebo obojího. Nefrotický syndrom může zmizet, jakmile je léčena základní příčina, pokud je známa. Často je však onemocnění ledvin základní příčinou a nelze ji vyléčit. V těchto případech mohou ledviny postupně ztrácet schopnost filtrovat odpady a přebytečnou vodu z krve. Pokud dojde k selhání ledvin, pacient bude muset být na dialýze nebo mít transplantaci ledvin.