termín „branchiální aparát“ se vztahuje k embryologic prekurzory, které se vyvíjejí do tkáně krku. Bylo zjištěno mnoho vývojových anomálií branchiálního aparátu: cysty, píštěle, dutiny, ektopické žlázy a malformace struktur hlavy a krku.
větvové rozštěp cysty jsou benigní; nicméně, superinfekce, mass effect, a chirurgické komplikace představují morbiditu., Možnost karcinom vznikající v branchiální zbytek je sporná; někteří autoři naznačují, že branchiogenic karcinomu je možné, ale metastazující karcinom dlaždicových buněk do regionálních lymfatických uzlin, které maskuje jako branchiální rozštěp cysta je mnohem častější.
anatomie
základní pochopení cervikální embryologie je nezbytné pro diskusi o větvových anomáliích. Branchiální přístroj se vyvíjí během druhého až šestého týdne života plodu. V této fázi je krk tvarován jako dutá trubka s obvodovými hřebeny, které se nazývají větvové oblouky., Branchiální oblouky se vyvíjejí do muskuloskeletálních a vaskulárních složek hlavy a krku. Tenčí oblasti mezi oblouky se nazývají štěrbiny (na vnější straně plodu) a sáčky (na vnitřní straně plodu) (viz obrázek níže). Brachiální sáčky se vyvíjejí do středního ucha, mandlí, brzlíku a příštítných tělísek.
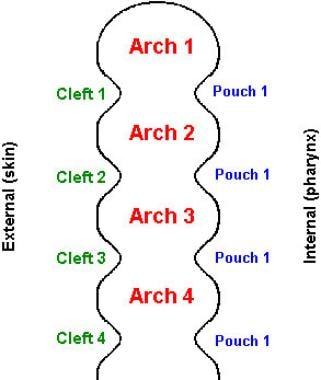 koronální průřez pravé strany krku u plodu.
koronální průřez pravé strany krku u plodu. první rozštěp větve se vyvíjí do vnějšího sluchového kanálu., Druhé, třetí a čtvrté branchiální štěrbiny korespondence k vytvoření dutiny, která se obvykle odumřelé. Když není rozštěp větve správně zapojen, vytvoří se rozvětvená rozštěp cysty. Občas, jak branchiální pouzdro a branchiální rozštěp nepodaří, aby se stal odumřelé, a kompletní píštěl formy mezi hltanu a kůže.
První branchiální rozštěp cysty
První branchiální rozštěp cysty se dělí na typ i a typ II. Typ cysty se nachází v blízkosti zevního zvukovodu., Nejčastěji jsou nižší a zadní K tragusu (základna ucha), ale mohou být také v příušní žláze. Cysty typu II se objevují pod úhlem čelisti a mohou zahrnovat submandibulární žlázu (viz obrázek níže).
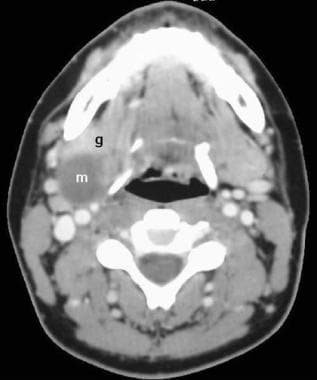 První branchiální rozštěp cysta, typ II. Contrast-enhanced axiální ct na úrovni jazylky odhalí špatně definované, nonenhancing, voda útlum hmotnost (m) zadní na pravé submandibulární žlázy (g).,
První branchiální rozštěp cysta, typ II. Contrast-enhanced axiální ct na úrovni jazylky odhalí špatně definované, nonenhancing, voda útlum hmotnost (m) zadní na pravé submandibulární žlázy (g)., Druhý branchiální rozštěp cysty
druhý branchiální rozštěp představuje 95% z branchiální anomálie, a oni jsou nejvíce často identifikována podél přední hranice horní třetině sternocleidomastoideus a přilehlých svalů. Nicméně, tyto cysty se mohou prezentovat kdekoliv podél průběhu druhé branchiální píštěl, která vychází z kůže, boční krku, mezi vnitřní a vnější krční tepny, a do palatine mandle (viz obrázek níže)., Proto je druhá rozštěpová cysta součástí diferenciální diagnostiky parafaryngeální hmoty.
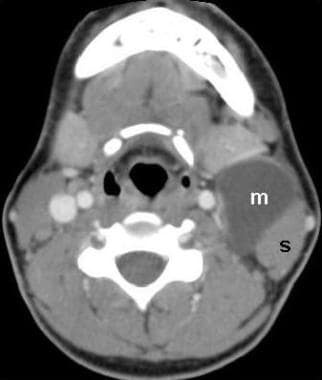 druhá větvová rozštěp cysty. Contrast-enhanced axiální ct na úrovni jazylky odhaluje velké, dobře definované, nonenhancing, voda útlum hmotnost (m) na přední okraj levého sternocleidomastoideus(s).
druhá větvová rozštěp cysty. Contrast-enhanced axiální ct na úrovni jazylky odhaluje velké, dobře definované, nonenhancing, voda útlum hmotnost (m) na přední okraj levého sternocleidomastoideus(s). cysty třetího rozštěpu větví
cysty třetího rozštěpu jsou vzácné., Třetí branchiální píštěle rozšiřuje ze stejné kůže umístění jako druhý branchiální píštěle (připomeňme si, že rozštěpů sloučit během vývoje); nicméně, třetí branchiální píštěle kurzy zezadu do krční tepny a prorazí thyrohyoid membrány pro vstup do hrtanu, končící na boční straně pyriformní sinus. Třetí branchiální rozštěp cysty se vyskytují kdekoliv podél hřiště (např, uvnitř hrtanu), ale jsou charakteristicky se nachází hluboko na sternocleidomastoideus (viz obrázek níže).
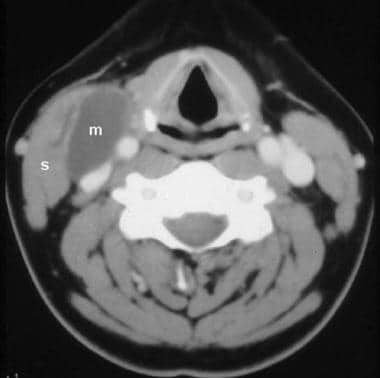 cysta rozštěpu třetí větve., Contrast-enhanced axiální ct na úrovni štítné chrupavky odhaluje velké, dobře definované, nonenhancing, voda útlum hmotnost (m) hluboké na pravém sternocleidomastoideus (s), mediálně přemísťovat společnou krkavici a vnitřní krční žíly.
cysta rozštěpu třetí větve., Contrast-enhanced axiální ct na úrovni štítné chrupavky odhaluje velké, dobře definované, nonenhancing, voda útlum hmotnost (m) hluboké na pravém sternocleidomastoideus (s), mediálně přemísťovat společnou krkavici a vnitřní krční žíly. čtvrté větvové rozštěpy cysty
čtvrté větvové rozštěpy cysty jsou extrémně vzácné., Čtvrtý branchiální píštěl vzniká z boční krku a paralely průběhu zvratného nervu (kolem aorty vlevo a kolem arteria subclavia vpravo), končí ve vrcholu pyriformní sinus; proto, čtvrtý branchiální rozštěp cysty vznikají v různých místech, včetně štítné žlázy a mediastina.
preferované vyšetření
jak počítačové tomografie (CT), tak zobrazování magnetickou rezonancí (MRI) jsou užitečné při hodnocení rozvětvených rozštěp cyst., Diagnóza rozštěpových cyst je založena především na umístění léze. Volba preferované modality silně závisí na regionálních preferencích, přičemž některé instituce upřednostňují MRI a jiné upřednostňují CT skenování. Zastánci MRI se domnívají, že tento způsob spolehlivě potvrzuje cystickou povahu hmoty a přesněji definuje rozsah léze a jejího vztahu k okolním strukturám., Zastánci CT skenování věřím, že pro většinu lézí, všechny klinicky relevantní informace je k dispozici jako jasně na CT i na Mr, ale s lepší cenu, dostupnost a snadnost zpracování obrazu.
MRI je nejvýhodnější pro cysty prvního rozvětveného rozštěpu typu I a pro parafaryngeální hmoty, které mohou být cysty druhého rozvětvení. Vztah žlázové tkáně k hmotě (např. tukové roviny mezi příušní žlázou a parafaryngeální hmotou) je důležitý pro diferenciální diagnostiku a pro chirurgické plánování., Větvové rozštěp cysty mají vysokou intenzitu signálu na T2 vážených obrazů. Na T1 vážených snímcích je intenzita signálu obvykle nízká, ale předchozí infekce může vyvolat proteinové nečistoty, které zvyšují intenzitu signálu T1. Neinfikované větvové rozštěpy cysty by se neměly zvyšovat na MRI. Infiltrace okolní tkáně může naznačovat lymfangiom.
Fluoroskopická fistulografii nebo CT fistulografii mohou být použity k vymezení průběhu branchiální rozštěp dutin nebo píštělí. To může pomoci při chirurgickém plánování a při předvídání potenciálních komplikací z operace.,
ultrasonografie je užitečná v situacích, kdy není k dispozici CT skenování a MRI. Ačkoli ultrasonografie může potvrdit cystickou povahu hmoty, dostatečně nehodnotí rozsah a hloubku lézí krku.
Oba CT a MRI mohou být schopni rozlišit branchiální rozštěp cysta z lymphangioma u dětí (viz obrázek níže). U dospělých může metastatický spinocelulární karcinom do cervikálních uzlin napodobovat rozvětvenou rozštěp cysty.
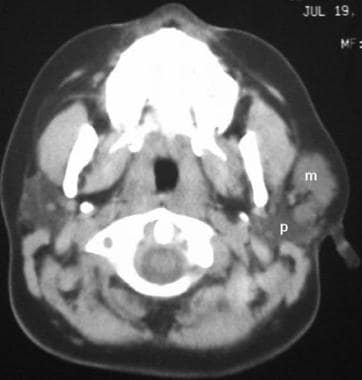 Lymphangioma napodobování typu I první branchiální rozštěp cysta., Neinvancované axiální počítačové tomografické vyšetření na úrovni příušních žláz odhaluje špatně definovanou hmotnost útlumu vody (m) bezprostředně před levou příušní žlázou (p).
Lymphangioma napodobování typu I první branchiální rozštěp cysta., Neinvancované axiální počítačové tomografické vyšetření na úrovni příušních žláz odhaluje špatně definovanou hmotnost útlumu vody (m) bezprostředně před levou příušní žlázou (p). Cystická hygrom, dermoidní cysta, glomus tumor hlavy a krku, lipomy, liposarkom, Mycobacterium avium-intracellulare, a cévní anomálie jsou zahrnuty v diferenciální diagnostice., Další podmínky, které je třeba zvážit, zahrnují metastatického spinocelulárního karcinomu, žlázové cysty, lymfadenopatie, dermoidní nádor z krku, ranula, laryngocele, thyroglossal potrubí cysta, hemangiom měkké tkáně.
pacient, který představuje absces štítné žlázy má pravděpodobně základní branchiální rozštěp dutiny nebo píštěle komunikující s pyriformní sinus.,
Chybně diagnostice metastatického onemocnění místo branchiální rozštěp cysta může vyústit v rozsáhlejší operaci, než je nutné, a chybně diagnostice branchiální rozštěp cysta místo metastatického onemocnění může oddálit definitivní léčbu.